Không chỉ là hy vọng, nhiều nghiên cứu đã chứng minh giảm cân có thể mở ra cơ hội lui bệnh đái tháo đường và sống khỏe mạnh hơn mỗi ngày. Với người mắc đái tháo đường típ 2, đây là bước ngoặt quan trọng trong hành trình lấy lại sức khỏe chuyển hóa và chất lượng sống. Cùng MedFit tìm hiểu cơ chế giúp giảm cân có thể đảo ngược tiến trình bệnh và những phương pháp khoa học được khuyến nghị hiện nay.
Lui bệnh đái tháo đường là gì?
Để cập nhật những thảo luận trước đây về vấn đề lui bệnh ở bệnh nhân đái tháo đường, Hiệp hội Đái tháo đường Hoa Kỳ (ADA) đã thành lập một nhóm chuyên gia quốc tế nhằm đề xuất thuật ngữ thống nhất và các nguyên tắc thu thập, phân tích dữ liệu, với mục tiêu xây dựng nền tảng thông tin phục vụ cho hướng dẫn lâm sàng trong tương lai.
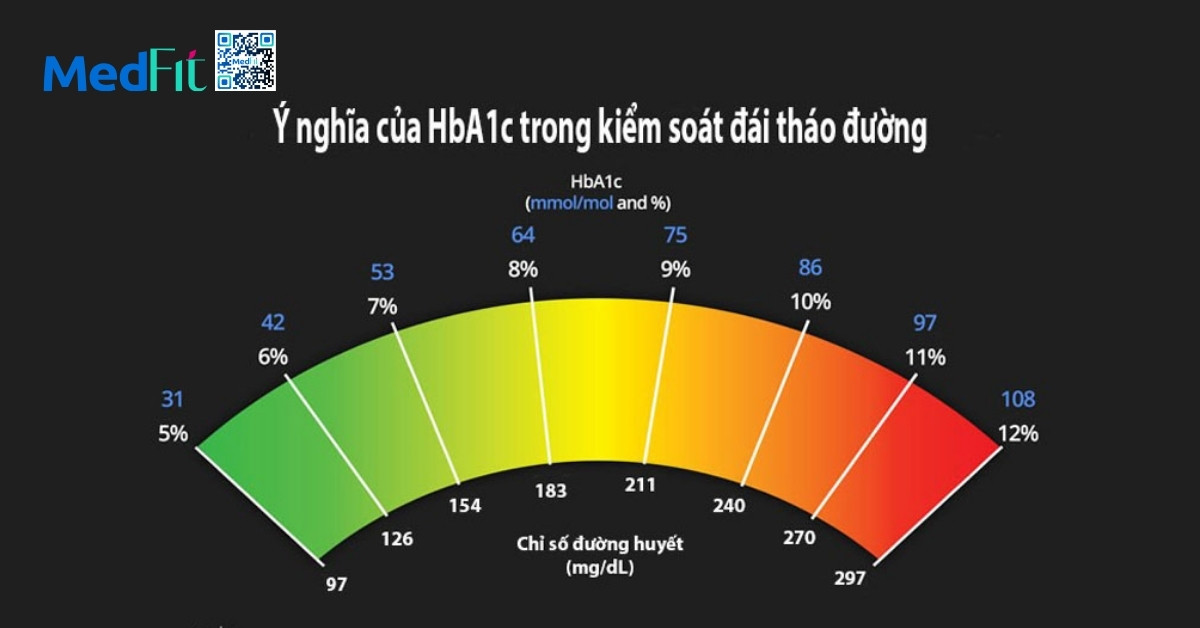
Theo tuyên bố đồng thuận mới được công bố trên tạp chí Nội tiết & Chuyển hóa lâm sàng (Journal of Clinical Endocrinology & Metabolism) của Hiệp hội Nội tiết Hoa Kỳ (Endocrine Society), nhóm chuyên gia này đã đề xuất sử dụng thuật ngữ lui bệnh (remission) như cách diễn đạt phù hợp nhất, đồng thời đưa ra tiêu chí chẩn đoán phổ biến là HbA1c <6,5% (48mmol/mol) được đo ít nhất 3 tháng sau khi ngưng sử dụng thuốc hạ đường huyết.
Báo cáo này là kết quả hợp tác giữa Hiệp hội Nội tiết Hoa Kỳ (Endocrine Society), Hiệp hội Nghiên cứu Đái tháo đường Châu Âu (EASD), Tổ chức Diabetes UK và Hiệp hội Đái tháo đường Hoa Kỳ (ADA), nhằm thống nhất các tiêu chí xác định tình trạng lui bệnh trong đái tháo đường típ 2.
Khác với chữa khỏi, lui bệnh nghĩa là bệnh vẫn có thể quay lại nếu người bệnh tăng cân hoặc mất kiểm soát lối sống. Tuy vậy, giai đoạn lui bệnh cho thấy, chức năng tế bào beta của tụy đã được phục hồi một phần và mức kháng insulin giảm đáng kể là những thay đổi sinh học rất quan trọng trong quá trình đảo ngược tiến trình bệnh.
Cơ chế của lui bệnh chủ yếu liên quan đến giảm mỡ nội tạng, đặc biệt là mỡ trong gan và quanh tụy. Khi lượng mỡ này giảm, tế bào beta có thể sản xuất insulin hiệu quả hơn và độ nhạy insulin ở mô cơ được cải thiện, giúp đường huyết trở lại mức bình thường.
Mối liên hệ giữa tăng cân và bệnh đái tháo đường
Giả thuyết chu trình kép (twin cycle hypothesis) được Giáo sư Roy Taylor thuộc Đại học Newcastle (Vương quốc Anh) đề xuất vào năm 2008, thông qua bài báo khoa học có tựa đề “Cơ chế bệnh sinh của đái tháo đường típ 2: lần theo con đường ngược từ chữa khỏi đến nguyên nhân gây bệnh (Pathogenesis of type 2 diabetes: tracing the reverse route from cure to cause)” đăng trên tạp chí Diabetologia của Hiệp hội Nghiên cứu Đái tháo đường châu Âu (EASD).
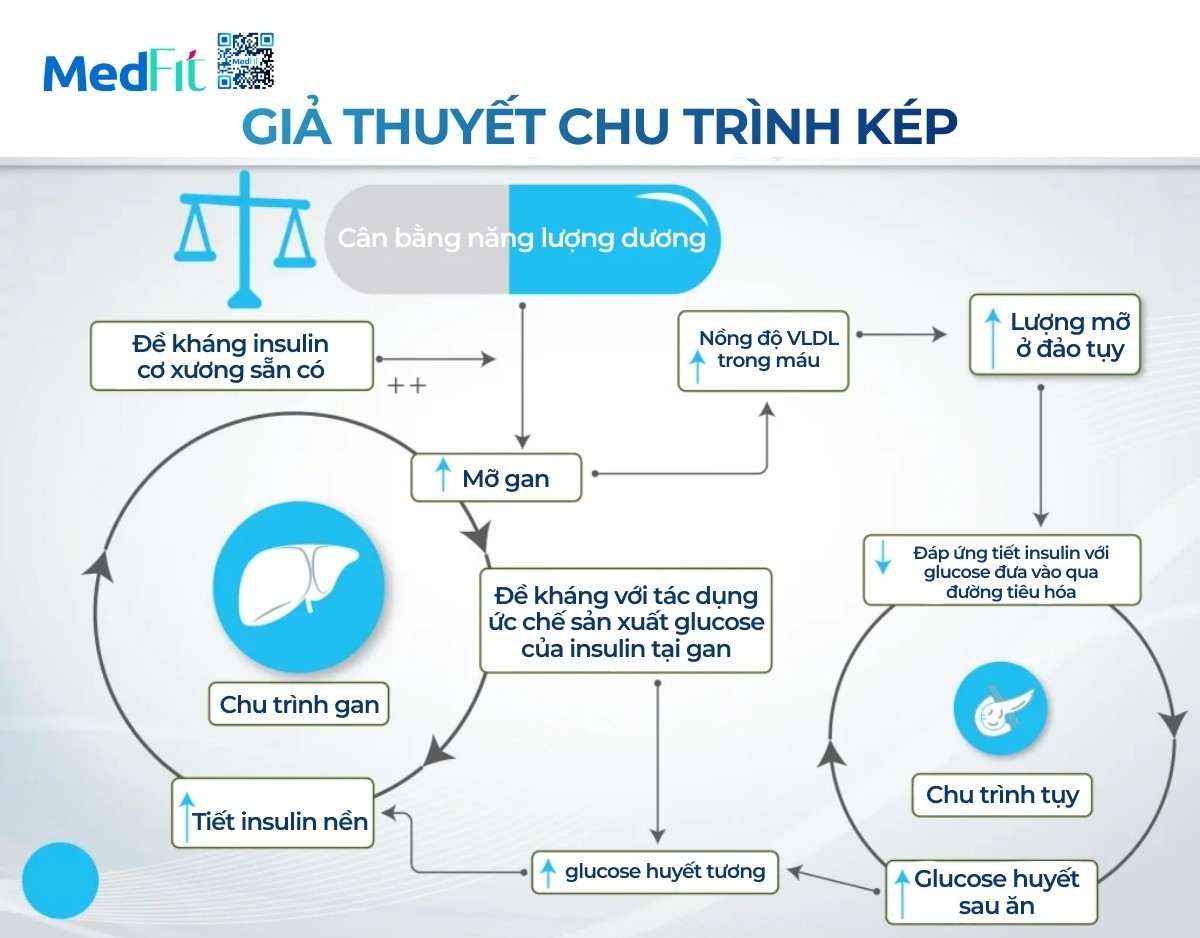
Trong bài này, Giáo sư Taylor cho rằng đái tháo đường típ 2 là hậu quả của hai chu trình bệnh lý liên kết giữa gan và tụy. Khi năng lượng nạp vào vượt nhu cầu, mỡ sẽ tích tụ trong gan, khiến gan trở nên kháng insulin, làm tăng sản xuất glucose và lipid. Phần lipid dư thừa này theo dòng máu đến tụy, tích tụ tại các tế bào beta, gây hiện tượng ngộ độc mỡ (lipotoxicity) khiến khả năng tiết insulin suy giảm.
Theo thời gian, mỡ gan và mỡ tụy cùng tăng song song, tạo thành vòng xoắn bệnh lý kép (twin cycle). Gan kháng insulin buộc tụy phải tăng tiết insulin, trong khi tụy chứa mỡ lại mất khả năng đáp ứng hiệu quả, dẫn đến đường huyết tăng mạn tính và hình thành bệnh đái tháo đường típ 2.
Cơ chế này đã được nhiều nghiên cứu chứng minh rõ ràng:
- Một bài tổng quan của Verkouter và cộng sự năm 2019 mang tên “Mối liên hệ giữa tăng cân ở người trưởng thành và tình trạng đề kháng insulin (The association between adult weight gain and insulin resistance)” phân tích các dữ liệu dịch tễ học ở người lớn, cho thấy việc tăng cân, tích tụ mỡ nội tạng (visceral fat) sẽ làm tăng sự giải phóng acid béo tự do (NEFA) và các cytokine viêm, từ đó góp phần hình thành đề kháng insulin.
- Một nghiên cứu quan sát kéo dài trong 30 tháng của Forst và cộng sự năm 2024 trên 177 người thừa cân béo phì cho thấy trong nhóm có đề kháng insulin cao hơn thì tỷ lệ mỡ gan (liver fat fraction) cũng cao hơn đáng kể. Qua thời gian, họ ghi nhận sự gia tăng đề kháng insulin đồng thời với đường huyết rối loạn trong nhóm có mỡ gan cao hơn.
- Thêm nữa, trong bài “Đề kháng insulin, bệnh gan nhiễm mỡ không do rượu và sự tăng cân (Insulin resistance, non-alcoholic fatty liver disease and weight gain)” của tác giả Jung và cộng sự năm 2024 nhấn mạnh rằng tăng cân liên tục là yếu tố thúc đẩy NAFLD và đề kháng insulin. Nghiên cứu này tổng hợp các dữ liệu lâm sàng cho thấy mối liên hệ chặt chẽ giữa việc tăng cân, béo phì nội tạng, mỡ gan và rối loạn chuyển hóa.
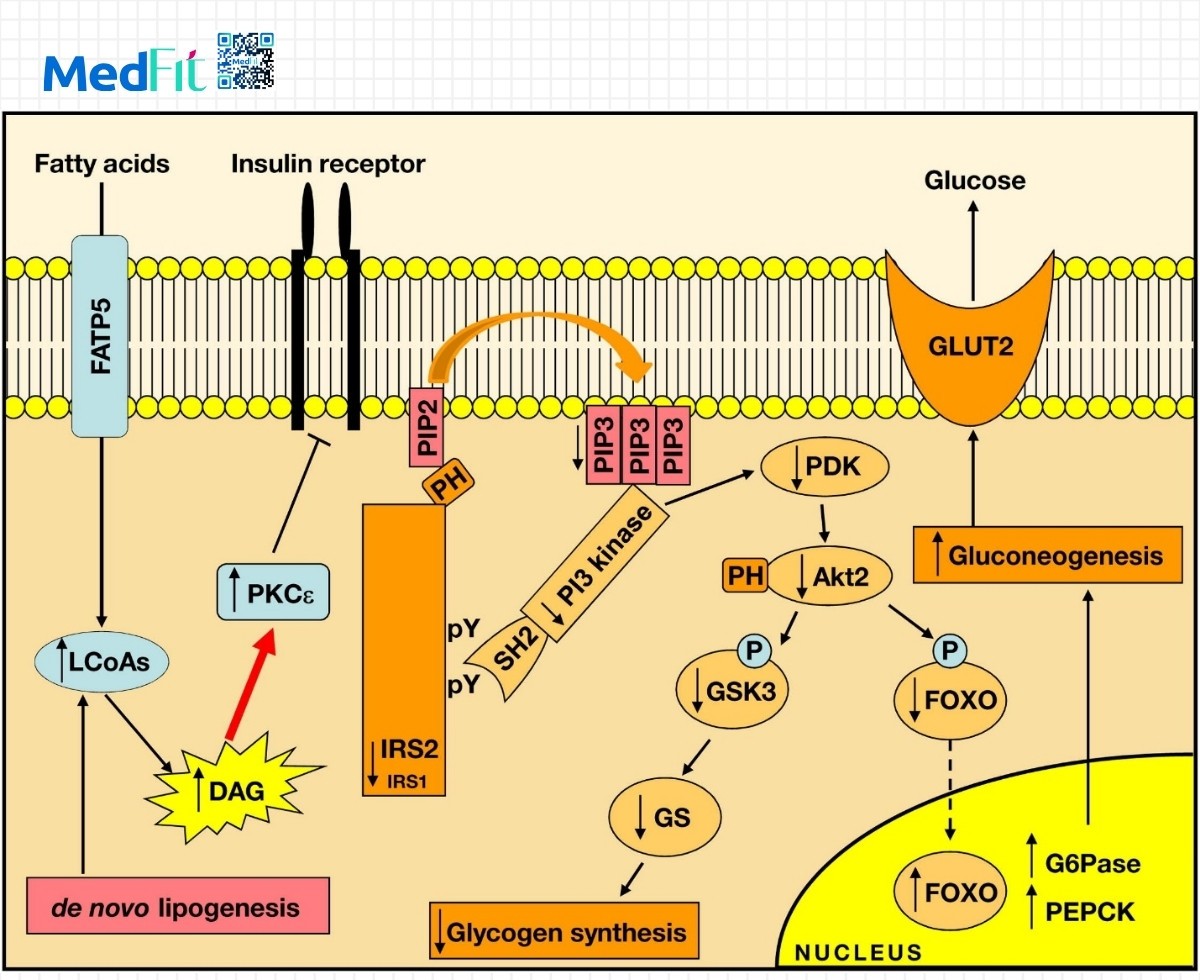
- Một bài phân tích sinh học về “Cơ chế ở cấp độ tế bào của tình trạng đề kháng insulin trong bệnh gan nhiễm mỡ không do rượu (Cellular mechanism of insulin resistance in nonalcoholic fatty liver disease – NAFLD)” cũng chỉ ra rằng, mỡ gan là trung tâm trong việc khởi phát đề kháng insulin với thông tin lipid dư thừa trong gan có thể dẫn đến tích tụ diacylglycerol (DAG) và kích hoạt PKCε, ức chế con đường truyền tín hiệu insulin tại tế bào gan.
Giải thích thêm về cơ chế diacylglycerol (DAG) và vai trò của PKCε trong đề kháng insulin ở gan:
- Khi cơ thể hấp thụ năng lượng dư thừa, đặc biệt là từ chất béo bão hòa và đường đơn, gan bắt đầu tích trữ triglycerid. Trong quá trình tổng hợp triglycerid, diacylglycerol (DAG) được hình thành như một sản phẩm trung gian. Ở mức sinh lý bình thường, DAG chỉ tồn tại tạm thời và không gây hại nhưng khi mỡ gan tích tụ kéo dài, nồng độ DAG trong tế bào gan tăng cao bất thường. Chính DAG là tín hiệu sai lệch kích hoạt enzyme protein kinase C epsilon (PKCε) là một loại enzyme cảm ứng lipid nằm ở màng tế bào gan.
- Khi PKCε được kích hoạt, enzyme này gắn lên thụ thể insulin (insulin receptor) và ức chế quá trình phosphoryl hóa của IRS-1/IRS-2 (insulin receptor substrate) là bước đầu tiên trong chuỗi truyền tín hiệu insulin nội bào. Khi quá trình này bị chặn lại, insulin không thể kích hoạt men glycogen synthase và không thể ức chế quá trình tân sinh glucose của gan (gluconeogenesis). Nói cách khác, dù lượng insulin trong máu vẫn cao, tế bào gan hiểu nhầm rằng insulin không tồn tại, tiếp tục sản xuất glucose và giải phóng vào máu, gây tăng đường huyết mạn tính, đây chính là hiện tượng đề kháng insulin tại gan (hepatic insulin resistance).

* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Giảm cân có giúp lui bệnh đái tháo đường không?
Lui bệnh đái tháo đường típ 2 không chỉ là việc đưa đường huyết trở về mức bình thường mà là quá trình đảo ngược các rối loạn chuyển hóa sâu bên trong cơ thể. Trọng tâm của quá trình này nằm ở việc giảm mỡ nội tạng, đặc biệt là mỡ trong gan và quanh tụy là hai cơ quan giữ vai trò then chốt trong điều hòa đường huyết.
Ngược lại với cơ chế tăng cân làm tăng mỡ gan và kháng insulin, nhiều nghiên cứu lâm sàng đã chứng minh rằng giảm cân, đặc biệt là giảm mỡ nội tạng, có thể giúp hạ đường huyết và đưa cơ thể vào trạng thái lui bệnh đái tháo đường.
Nhiều nghiên cứu quy mô lớn đã khẳng định rằng giảm cân càng nhiều, khả năng kiểm soát đường huyết và lui bệnh đái tháo đường càng cao. Một trong những nghiên cứu mang tính bước ngoặt là DiRECT Trial (diabetes remission clinical trial – thử nghiệm lâm sàng về lui bệnh đái tháo đường), công bố trên The Lancet năm 2017.
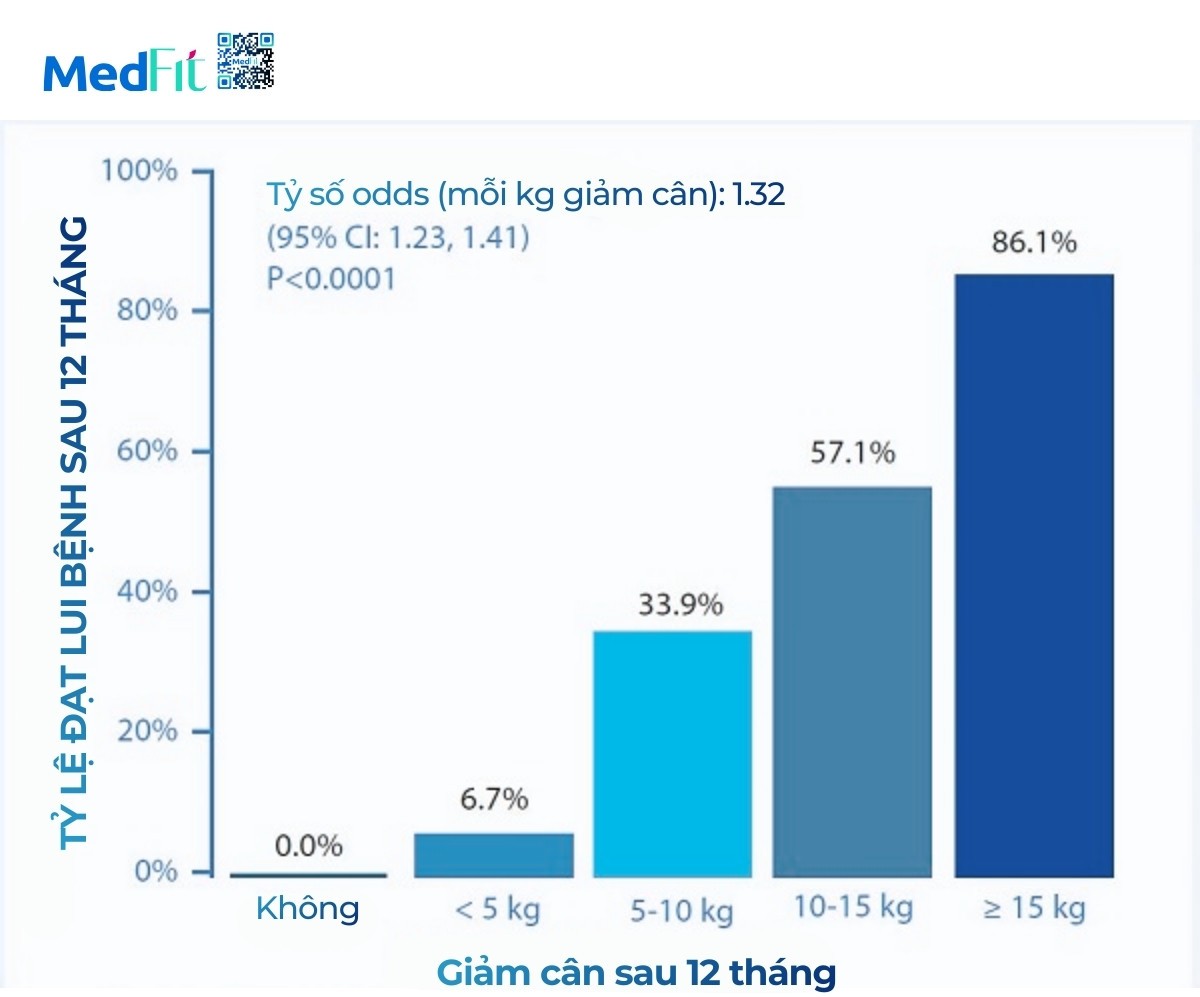
Trong nghiên cứu này, 306 người mắc đái tháo đường típ 2 được theo dõi trong 12 tháng sau khi tham gia chương trình giảm cân bằng chế độ ăn ít năng lượng (825–853kcal/ngày). Kết quả cho thấy 46% người bệnh đạt lui bệnh sau 1 năm nhưng tỉ lệ này thay đổi rõ rệt theo mức giảm cân:
- Giảm <5kg: chỉ 7% người bệnh lui bệnh.
- Giảm 5–10kg: 34% người bệnh lui bệnh.
- Giảm 10–15kg: 57% người bệnh lui bệnh.
- Giảm ≥15kg: 86% người bệnh lui bệnh. (7)
Phân tích sinh học từ cùng nhóm nghiên cứu cho thấy người giảm ≥15kg có giảm mỡ gan trung bình 29%, mỡ tụy giảm 30–40% và pha tiết insulin đầu tiên hồi phục hoàn toàn minh chứng cho việc đảo ngược cơ chế bệnh lý.
Trong báo cáo theo dõi dài hạn công bố trên tạp chí The Lancet Diabetes & Endocrinology năm 2023, nhóm duy trì được cân nặng thấp hơn ít nhất 10kg so với ban đầu vẫn giữ được lui bệnh sau 5 năm. Trong số này, 23% người duy trì cân nặng ổn định vẫn ở trạng thái lui bệnh, trong khi tỉ lệ này chỉ còn 4% ở nhóm tăng cân trở lại (8).
Kết quả tương tự được ghi nhận trong nghiên cứu Look AHEAD Study được đăng trên Obesity năm 2014 là thử nghiệm ngẫu nhiên lớn tại Mỹ với hơn 5.000 người mắc đái tháo đường típ 2, theo dõi trong 8 năm. Người tham gia chương trình giảm cân tích cực bằng ăn kiêng và vận động giảm trung bình 8,6% trọng lượng cơ thể sau 1 năm, duy trì giảm 6% sau 8 năm. Nhóm này đạt giảm HbA1c trung bình 0,7%, giảm 31% nguy cơ phải thêm thuốc hạ đường huyết mới, đồng thời tăng gấp đôi tỉ lệ đạt HbA1c <6,5% mà không dùng thuốc so với nhóm chứng (9).
Ở mức can thiệp sinh lý học nhỏ hơn, nghiên cứu của Lim và cộng sự (Diabetologia, 2011) cho thấy chỉ trong 8 tuần giảm khoảng 15% trọng lượng cơ thể, người bệnh đạt giảm 30% mỡ gan, 35% mỡ tụy và đường huyết lúc đói giảm trung bình từ 9mmol/L xuống 5,9mmol/L nghĩa là trở về mức bình thường. Cũng trong nghiên cứu này, pha tiết insulin đầu tiên vốn mất đi ở người đái tháo đường được phục hồi hoàn toàn, xác nhận khả năng tái kích hoạt tế bào beta của tụy (10).
Phân tích tổng hợp từ các nghiên cứu trên cho thấy giảm ≥10–15% trọng lượng cơ thể là ngưỡng quan trọng giúp cải thiện đáng kể mỡ nội tạng, chức năng insulin và đường huyết. Những người đạt mức giảm cân này có khả năng lui bệnh cao gấp 8–10 lần so với nhóm giảm dưới 5kg.
Tóm lại, giảm cân không chỉ là một chiến lược kiểm soát đường huyết mà là phương pháp điều trị có khả năng đảo ngược tiến trình bệnh lý, thông qua việc giảm mỡ gan, phục hồi tế bào beta tụy và cải thiện độ nhạy insulin toàn thân. Đây chính là nền tảng của khái niệm lui bệnh đái tháo đường đã được xác nhận qua nhiều nghiên cứu y học chứng cứ hiện nay.
Phương pháp giảm cân giúp lui bệnh đái tháo đường hiệu quả theo nghiên cứu lâm sàng
Các thử nghiệm lâm sàng quy mô lớn đã khẳng định rằng giảm cân có thể đưa người mắc đái tháo đường típ 2 vào giai đoạn lui bệnh nhưng hiệu quả phụ thuộc rất nhiều vào phương pháp giảm cân được áp dụng.
Trong nghiên cứu DiRECT Trial trên tạp chí The Lancet năm 2017, người tham gia được áp dụng chương trình Total Diet Replacement (TDR) tức thay thế hoàn toàn khẩu phần ăn bằng chế độ ít năng lượng, cung cấp 825–853kcal/ngày trong 3-5 tháng, sau đó dần tái lập chế độ ăn thông thường dưới sự giám sát của chuyên viên dinh dưỡng. Phương pháp này giúp giảm trung bình 10–15kg trong 12 tháng. Ngoài ra, nghiên cứu còn nhấn mạnh rằng tuân thủ nghiêm ngặt giai đoạn duy trì cân nặng là yếu tố quyết định giữ lui bệnh lâu dài (11).
Trong nghiên cứu nghiên cứu cân bằng chuyển hóa (counterbalance study) tìm hiểu khả năng phục hồi cân bằng chuyển hóa và chức năng tụy ở người đái tháo đường típ 2 trên tạp chí Cell Metabolism năm 2018, người bệnh được cho áp dụng chế độ ăn giảm năng lượng nghiêm ngặt khoảng 700kcal/ngày trong 8 tuần.
Kết quả cho thấy, mỡ gan giảm 29% chỉ sau 7 ngày, mỡ tụy giảm 35% sau 8 tuần và pha tiết insulin đầu tiên được khôi phục hoàn toàn, dù không có bất kỳ can thiệp bằng thuốc nào (12). Đây là bằng chứng mạnh mẽ cho thấy việc giảm mỡ gan và tụy thông qua hạn chế năng lượng chính là cơ chế sinh học cốt lõi giúp lui bệnh.

Trong khi đó, nghiên cứu Look AHEAD trên tạp chí Obesity năm 2014 lại sử dụng phương pháp giảm cân kết hợp thay đổi lối sống toàn diện (intensive lifestyle intervention – ILI), bao gồm chế độ ăn ít calo (1000–1800kcal/ngày), tăng hoạt động thể chất tối thiểu 175 phút/tuần và tư vấn hành vi cá nhân định kỳ. Sau 1 năm, người tham gia giảm trung bình 8,6% trọng lượng cơ thể và giảm HbA1c 0,7%, kèm cải thiện rõ rệt độ nhạy insulin (13). Mặc dù mức giảm cân không mạnh bằng DiRECT nhưng phương pháp này có ưu điểm duy trì hiệu quả lâu dài và thực tế hơn cho điều trị cộng đồng.
Một phân tích tổng hợp gần đây trên Diabetes, Obesity and Metabolism do tác giả Hallberg và cộng sự năm 2019 cũng chỉ ra rằng các phương pháp giảm cân với chế độ ăn rất ít năng lượng (very low-calorie diet), nhịn ăn gián đoạn hoặc chế độ ăn ketogenic được giám sát y khoa đều có thể cải thiện mạnh HbA1c, độ nhạy insulin và mỡ gan.
Tuy nhiên, các nghiên cứu cũng cho thấy chương trình giảm cân có giám sát y khoa chặt chẽ, nghĩa là người bệnh được theo dõi dinh dưỡng, vận động và điều chỉnh liên tục giúp đạt mức giảm 10–15% trọng lượng cơ thể trong 3-6 tháng đầu, từ đó tăng đáng kể khả năng lui bệnh đái tháo đường típ 2.

Chọn loại thực phẩm phù hợp giúp giảm cân và lui bệnh hiệu quả hơn
Nhiều nghiên cứu gần đây cho thấy, giảm cân hiệu quả và cải thiện đường huyết không chỉ phụ thuộc vào lượng calo nạp vào, mà còn phụ thuộc vào loại thực phẩm được lựa chọn.
Một nghiên cứu quy mô lớn đăng trên BMJ năm 2018, thực hiện bởi Hu và cộng sự tại Harvard T.H. Chan School of Public Health, theo dõi hơn 100.000 người trong 20 năm, cho thấy chế độ ăn dựa nhiều vào thực phẩm có nguồn gốc thực vật (plant-based diet) giúp giảm 23% nguy cơ phát triển đái tháo đường típ 2, trong khi chế độ ăn giàu thịt đỏ và chất béo bão hòa lại tăng nguy cơ lên 34% (18). Các tác giả kết luận rằng thay thế protein động vật bằng protein thực vật giúp cải thiện chuyển hóa insulin, giảm tích tụ mỡ nội tạng và hỗ trợ duy trì cân nặng bền vững.
Trong nghiên cứu PREDIMED tại Tây Ban Nha năm 2013, một thử nghiệm lâm sàng ngẫu nhiên với hơn 7.400 người trưởng thành có nguy cơ tim mạch cao, những người áp dụng chế độ ăn Địa Trung Hải (mediterranean diet) giàu dầu olive, hạt, cá và rau củ quả giảm 30% nguy cơ phát triển đái tháo đường típ 2 so với nhóm ăn ít chất béo (19). Đặc biệt, nhóm tuân thủ tốt chế độ này đạt giảm trung bình 5-7% cân nặng và HbA1c giảm 0,3-0,5% mà không cần giới hạn calo quá nghiêm ngặt.
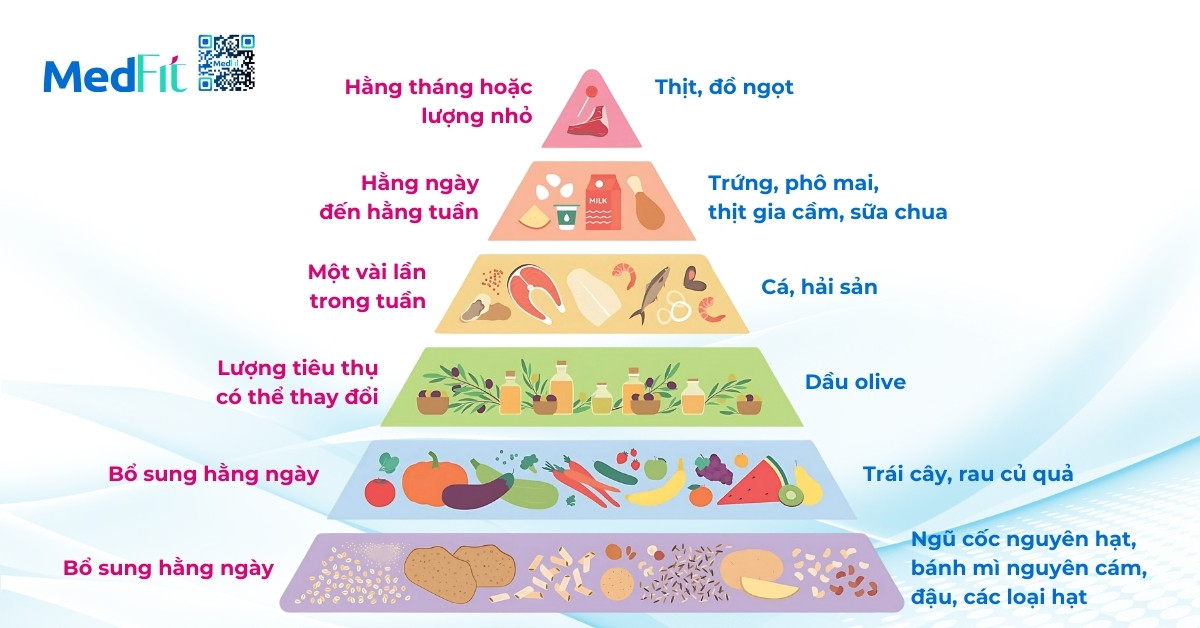
Một nghiên cứu gần đây hơn, công bố năm 2022 trên Diabetes Care bởi Hall và cộng sự, so sánh chế độ ăn thuần thực vật ít chất béo (plant-based, low-fat) và chế độ ăn động vật low-carb (animal-based ketogenic) trong 2 tuần ngẫu nhiên chéo.
Kết quả cho thấy nhóm ăn thực vật tiêu thụ nhiều tinh bột phức và chất xơ hơn nhưng vẫn giảm trung bình 700kcal/ngày một cách tự nhiên, đồng thời tăng độ nhạy insulin 19% so với nhóm ăn nhiều chất béo động vật (20). Điều này cho thấy lựa chọn thực phẩm giàu chất xơ, ít chất béo bão hòa có thể giúp giảm cân hiệu quả mà không cần kiểm soát calo quá chặt.
Các bằng chứng này đều hướng đến cùng một kết luận rằng giảm cân bền vững và đạt lui bệnh đái tháo đường không chỉ nằm ở việc ăn ít đi, mà là ăn đúng hơn. Chế độ ăn nhiều rau củ, đạm thực vật, ngũ cốc nguyên hạt và chất béo tốt (như dầu olive, quả bơ, các loại hạt) giúp giảm mỡ nội tạng, cải thiện độ nhạy insulin và kiểm soát đường huyết ổn định là những yếu tố cốt lõi trong quá trình lui bệnh.


* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Lời khuyên về giảm cân để hỗ trợ lui bệnh đái tháo đường
Giảm cân không chỉ là việc thay đổi con số trên cân, mà là quá trình khôi phục lại sự cân bằng chuyển hóa của cơ thể. Để đạt hiệu quả an toàn và hỗ trợ lui bệnh đái tháo đường, cần chú trọng cả mức giảm cân, tốc độ giảm, loại thực phẩm lựa chọn và chất lượng giấc ngủ.
Trước hết, mục tiêu giảm 10–15% trọng lượng cơ thể mang lại khả năng lui bệnh rõ rệt nhất, nhờ giúp giảm mỡ gan, cải thiện độ nhạy insulin và phục hồi chức năng tế bào beta tụy. Theo khuyến cáo của Bộ Y tế Việt Nam và Tổ chức Y tế Thế giới (WHO), tốc độ giảm cân an toàn nên ở mức 0,5–1kg/tuần. Giảm quá nhanh có thể gây mất cơ, rối loạn điện giải và tăng nguy cơ tăng cân trở lại.
Về chế độ ăn, ngoài việc kiểm soát năng lượng, nên chú trọng chất lượng thực phẩm:
- Ưu tiên thực phẩm nguồn gốc thực vật: rau xanh, trái cây tươi, đậu, hạt, ngũ cốc nguyên cám.
- Giảm thực phẩm giàu chất béo bão hòa (thịt đỏ, đồ chiên, bơ động vật) và đường tinh luyện (nước ngọt, bánh kẹo).
- Tăng protein chất lượng cao từ cá, đậu nành, trứng, thịt gia cầm bỏ da.
- Uống đủ nước, ăn chậm, kiểm soát khẩu phần.

Về vận động, nên duy trì ít nhất 150 phút/tuần hoạt động thể lực cường độ vừa, như đi bộ nhanh, đạp xe hoặc bơi, kết hợp 2-3 buổi/tuần rèn sức cơ.
Ngoài ra, giấc ngủ và căng thẳng ảnh hưởng mạnh đến hormone chuyển hóa như insulin và cortisol. Việc ngủ dưới 6 giờ/đêm hoặc thức khuya thường xuyên làm tăng cảm giác thèm ăn, giảm khả năng kiểm soát đường huyết và khiến mỡ nội tạng tích tụ nhanh hơn. Vì vậy, nên ngủ đủ 7–8 giờ/đêm, tránh sử dụng thiết bị điện tử trước khi ngủ và duy trì tinh thần thư giãn bằng thiền, hít thở sâu hoặc đi bộ nhẹ buổi tối.
Cuối cùng, giảm cân là một hành trình y học cá thể hóa, cần được theo dõi và hướng dẫn bởi Bác sĩ hoặc chuyên gia dinh dưỡng y khoa, để điều chỉnh chế độ ăn, vận động hoặc sử dụng thuốc phù hợp từng giai đoạn. Khi giảm cân đúng cách, cơ thể không chỉ nhẹ hơn mà còn thực sự hồi phục, gan và tụy hoạt động hiệu quả, đường huyết ổn định và tiến trình bệnh đái tháo đường được đảo ngược bền vững.


Giảm cân không chỉ giúp kiểm soát đường huyết mà còn là bước ngoặt trong hành trình lui bệnh đái tháo đường típ 2. Các nghiên cứu y học chứng cứ đã chứng minh rằng giảm từ 10-15% trọng lượng cơ thể có thể phục hồi chức năng tế bào beta của tụy, cải thiện độ nhạy insulin và giảm mỡ gan. Quan trọng hơn, đây không phải là kết quả ngắn hạn mà là sự thay đổi toàn diện trong chuyển hóa, lối sống và thói quen sinh hoạt.
Để đạt được điều đó, mỗi người cần một chiến lược giảm cân khoa học, có giám sát y khoa, phù hợp với tình trạng sức khỏe và chỉ số chuyển hóa riêng. Sự đồng hành của đội ngũ chuyên môn không chỉ giúp giảm cân an toàn mà còn hướng đến mục tiêu lớn hơn, kiểm soát bệnh lý chuyển hóa và nâng cao chất lượng sống.
Tại MedFit, chương trình giảm cân y khoa đa mô thức được thiết kế riêng cho từng người, kết hợp giữa chế độ dinh dưỡng cá thể hóa, vận động và thuốc hỗ trợ nếu có chỉ định, dưới sự theo dõi chuyên sâu từ đội ngũ Bác sĩ đa chuyên khoa và chuyên gia dinh dưỡng. Mục tiêu không chỉ là giảm cân mà là phục hồi sức khỏe chuyển hóa toàn diện, giúp người thừa cân béo phì đạt được sức khỏe bền vững. Liên hệ MedFit ngay hôm nay để bắt đầu hành trình thay đổi sức khỏe toàn diện.

Tài liệu tham khảo
- Lim EL, Hollingsworth KG, Aribisala BS, Chen MJ, Mathers JC, Taylor R. Reversal of type 2 diabetes: normalisation of beta cell function in association with decreased pancreas and liver triacylglycerol. Diabetologia. 2011 Oct;54(10):2506-14. doi: 10.1007/s00125-011-2204-7
- Zimmermann BG, Dudarewicz L. Real-time quantitative PCR for the detection of fetal aneuploidies. Methods Mol Biol. 2008;444:95-109. doi: 10.1007/978-1-59745-066-9_7
- Taylor R, Al-Mrabeh A, Zhyzhneuskaya S, Peters C, Barnes AC, Aribisala BS, Hollingsworth KG, Mathers JC, Sattar N, Lean MEJ. Remission of Human Type 2 Diabetes Requires Decrease in Liver and Pancreas Fat Content but Is Dependent upon Capacity for β Cell Recovery. Cell Metab. 2018 Oct 2;28(4):547-556.e3. doi: 10.1016/j.cmet.2018.07.003. Epub 2018 Aug 2. Erratum in: Cell Metab. 2018 Oct 2;28(4):667. doi: 10.1016/j.cmet.2018.08.010
- Kumashiro N, Erion DM, Zhang D, Kahn M, Beddow SA, Chu X, Still CD, Gerhard GS, Han X, Dziura J, Petersen KF, Samuel VT, Shulman GI. Cellular mechanism of insulin resistance in nonalcoholic fatty liver disease. Proc Natl Acad Sci U S A. 2011 Sep 27;108(39):16381–16385. doi: 10.1073/pnas.1113359108
- Verkouter I, Noordam R, le Cessie S, van Dam RM, Lamb HJ, Rosendaal FR, van Heemst D, de Mutsert R. The Association between Adult Weight Gain and Insulin Resistance at Middle Age: Mediation by Visceral Fat and Liver Fat. J Clin Med. 2019 Sep 28;8(10):1559. doi: 10.3390/jcm8101559
- Inha Jung, Dae-Jeong Koo, Won-Young Lee. Insulin Resistance, Non-Alcoholic Fatty Liver Disease and Type 2 Diabetes Mellitus: Clinical and Experimental Perspective. Diabetes & Metabolism Journal. 2024 May;48(3):327–339. doi: 10.4093/dmj.2023.0350
- Lean ME, Leslie WS, Barnes AC, Brosnahan N, Thom G, McCombie L, Peters C, Zhyzhneuskaya S, Al-Mrabeh A, Hollingsworth KG, Rodrigues AM, Rehackova L, Adamson AJ, Sniehotta FF, Mathers JC, Ross HM, McIlvenna Y, Stefanetti R, Trenell M, Welsh P, Kean S, Ford I, McConnachie A, Sattar N, Taylor R. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet. 2018 Feb 10;391(10120):541-551. doi: 10.1016/S0140-6736(17)33102-1
- Hussain M, Mehboob K, Ilyas SZ, Smith K, Shaheen S. JRODOS customization for Pakistan and assessment of the consequences of a hypothetical nuclear accident. J Radiol Prot. 2023 Feb 28;43(1). doi: 10.1088/1361-6498/acb82c
- Look AHEAD Research Group. Eight-year weight losses with an intensive lifestyle intervention: the look AHEAD study. Obesity (Silver Spring). 2014 Jan;22(1):5-13. doi: 10.1002/oby.20662
- Lean ME, Leslie WS, Barnes AC, Brosnahan N, Thom G, McCombie L, Peters C, Zhyzhneuskaya S, Al-Mrabeh A, Hollingsworth KG, Rodrigues AM, Rehackova L, Adamson AJ, Sniehotta FF, Mathers JC, Ross HM, McIlvenna Y, Stefanetti R, Trenell M, Welsh P, Kean S, Ford I, McConnachie A, Sattar N, Taylor R. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet. 2018 Feb 10;391(10120):541-551. doi: 10.1016/S0140-6736(17)33102-1
- Stojkovic Lalosevic ML, Coric VM, Pekmezovic TD, Simic TP, Pljesa Ercegovac MS, Pavlovic Markovic AR, Krivokapic ZV. Deletion and Single Nucleotide Polymorphisms in Common Glutathione-S Transferases Contribute to Colorectal Cancer Development. Pathol Oncol Res. 2019 Oct;25(4):1579-1587. doi: 10.1007/s12253-019-00589-1
- Riddle MC, Cefalu WT, Evans PH, Gerstein HC, Nauck MA, Oh WK, Rothberg AE, le Roux CW, Rubino F, Schauer P, Taylor R, Twenefour D. Consensus Report: Definition and Interpretation of Remission in Type 2 Diabetes. Diabetes Care. 2021 Oct;44(10):2438–2444. doi: 10.2337/dci21-0034
- International Experts Outline Diabetes Remission Diagnosis Criteria. [online] In: Endocrine Society — News and Advocacy. 2021. Available at: https://www.endocrine.org/news-and-advocacy/news-room/2021/international-experts-outline-diabetes-remission-diagnosis-criteria?utm_source=chatgpt.com [Accessed 27 November 2025]
- Forst T, Botz I, Berse M, Voswinkel S, Strempler M-E, Baumann S, … Marinez M. Non-alcoholic fatty liver disease in obese subjects as related to increasing insulin resistance and deteriorating glucose control: Three years of follow-up from a longitudinal survey. Journal of Diabetes & Metabolic Disorders. 2024;23:999–1006. doi: 10.1007/s40200-023-01378-z
- Pausch P, Steinchen W, Wieland M, Klaus T, Freibert SA, Altegoer F, Wilson DN, Bange G. Structural basis for (p)ppGpp-mediated inhibition of the GTPase RbgA. J Biol Chem. 2018 Dec 21;293(51):19699-19709. doi: 10.1074/jbc.RA118.003070
- Estruch R, Ros E, Salas-Salvadó J, Covas MI, Corella D, Arós F, Gómez-Gracia E, Ruiz-Gutiérrez V, Fiol M, Lapetra J, Lamuela-Raventos RM, Serra-Majem L, Pintó X, Basora J, Muñoz MA, Sorlí JV, Martínez JA, Martínez-González MA; PREDIMED Study Investigators. Primary prevention of cardiovascular disease with a Mediterranean diet. N Engl J Med. 2013 Apr 4;368(14):1279-90. doi: 10.1056/NEJMoa1200303
- De Veauuse Brown NF, Watson AEN. Differences Between Sexual and Nonsexual Homicides of Women in the United States: Findings From the National Violent Death Reporting System. J Interpers Violence. 2022 Dec;37(23-24):NP21975-NP21999. doi: 10.1177/08862605211064289













