Người béo phì thường mắc các bệnh lý mạn tính như đái tháo đường típ 2, bệnh tim mạch, rối loạn lipid máu, tăng huyết áp và thoái hóa khớp. Đồng thời, béo phì cũng có thể là hậu quả của một số bệnh lý nền như rối loạn hormone (hội chứng Cushing, suy giáp) hoặc lối sống ít vận động do các bệnh cơ xương khớp. Theo thống kê, khoảng 60-70% người béo phì mắc ít nhất một bệnh đồng mắc, khiến việc điều trị trở thành một thách thức lớn do phải đồng thời giảm cân và kiểm soát các bệnh lý nền. Do đó, chiến lược điều trị béo phì cần được cá nhân hóa để quản lý hiệu quả các bệnh đồng mắc. Bài viết này sẽ cung cấp những lưu ý quan trọng về việc xây dựng chiến lược điều trị phù hợp cho người béo phì có bệnh đồng mắc, giúp người đọc hiểu rõ vai trò của nhân viên y tế trong việc lên phác đồ điều trị, tránh tin tưởng vào các phương pháp giảm cân cấp tốc thiếu chuyên môn y khoa gây nguy hại cho sức khỏe.
Béo phì là gì?
Béo phì là tình trạng tích lũy mỡ trong cơ thể vượt quá mức cần thiết cho sức khỏe, gây ảnh hưởng tiêu cực đến nhiều chức năng sinh lý và làm tăng nguy cơ mắc các bệnh chuyển hóa.

Để chẩn đoán và phân loại béo phì, chỉ số BMI thường được sử dụng làm tiêu chí chính. BMI được tính bằng công thức cân nặng (kg) chia cho bình phương chiều cao (m²). Do sự khác biệt về nguy cơ sức khỏe liên quan đến chỉ số BMI ở người châu Á so với các khu vực khác, Tổ chức Y tế Thế giới khu vực Tây Thái Bình Dương (WHO-WPRO) đã đề xuất ngưỡng BMI riêng cho người châu Á như sau:
| Chỉ số BMI | Tình trạng |
| < 18,5 | Thiếu cân |
| 18,5-22,9 | Bình thường |
| 23-24,9 | Thừa cân |
| 25-29,9 | Béo phì độ I |
| 30-34,9 | Béo phì độ II |
| ≥ 35 | Béo phì độ III |
Ngoài chỉ số BMI, chu vi vòng eo là một yếu tố quan trọng để đánh giá nguy cơ sức khỏe:
- Nam giới: vòng eo ≥ 90cm.
- Nữ giới: vòng eo ≥ 80cm.
Sự tích lũy mỡ nội tạng (mỡ bao quanh các cơ quan) ở người châu Á được ghi nhận là diễn ra sớm hơn và ở mức độ thấp hơn so với người phương Tây, nhưng lại có nguy cơ cao hơn gây ra các bệnh chuyển hóa như đái tháo đường và bệnh tim mạch. Vì vậy, việc quản lý cân nặng đòi hỏi tiêu chí nghiêm ngặt hơn so với những khu vực khác.
Mối liên hệ giữa béo phì và các bệnh đồng mắc
Béo phì là yếu tố nguy cơ độc lập và phổ biến nhất dẫn đến nhiều bệnh đồng mắc như đái tháo đường típ 2, tăng huyết áp, rối loạn lipid máu, bệnh tim mạch và thoái hóa khớp.
Theo các nghiên cứu, mỡ nội tạng – tích tụ quanh các cơ quan như gan, tụy và ruột – đóng vai trò trung tâm trong việc sản sinh các cytokine tiền viêm như IL-6 và TNF-α, gây ra viêm mạn tính mức độ thấp, đề kháng insulin và rối loạn chuyển hóa glucose. Tình trạng này làm tăng nguy cơ mắc đái tháo đường típ 2 lên gấp 5-10 lần so với người không béo phì, đồng thời làm tăng LDL cholesterol, giảm HDL cholesterol và thúc đẩy quá trình xơ vữa động mạch, gây rối loạn lipid máu và bệnh tim mạch.
Ngoài ra, áp lực cơ học do cân nặng dư thừa, đặc biệt ở khớp gối và hông, làm tăng nguy cơ thoái hóa khớp. Tình trạng này còn thúc đẩy quá trình viêm nội sinh trong khớp, phá hủy mô sụn, khiến thoái hóa tiến triển nhanh hơn.

Béo phì không chỉ là nguyên nhân dẫn đến nhiều bệnh đồng mắc mà đôi khi còn là hậu quả của một số bệnh lý nền, gây mất cân bằng nội tiết và tích lũy mỡ nội tạng, từ đó tạo thành một vòng xoắn bệnh lý phức tạp:
- Các tình trạng bệnh lý gây mất cân bằng nội tiết thường dẫn đến tích lũy mỡ nội tạng như hội chứng Cushing, trong đó sự tăng tiết cortisol làm tăng tích lũy mỡ ở vùng bụng và gây rối loạn chuyển hóa.
- Tương tự, hội chứng buồng trứng đa nang, một rối loạn nội tiết phổ biến ở phụ nữ, cũng gây béo phì thông qua cơ chế đề kháng insulin và tăng tích trữ mỡ nội tạng.
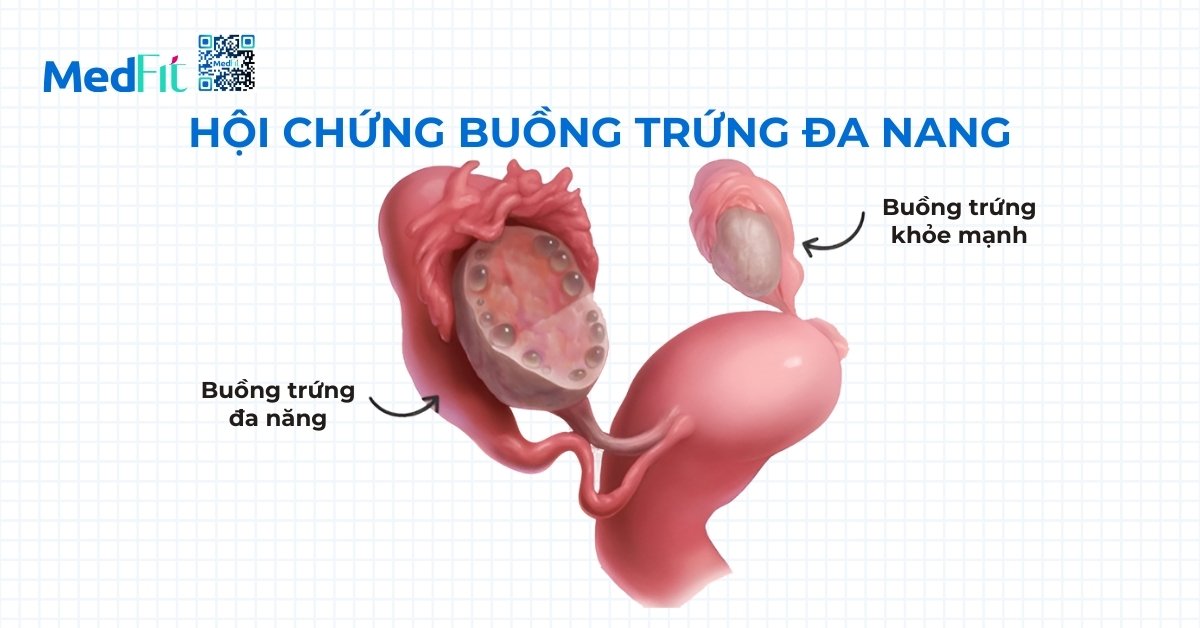
- Ngoài ra, suy giáp làm giảm tốc độ chuyển hóa cơ bản, khiến năng lượng dư thừa dễ dàng chuyển thành mỡ thừa.
Những tình trạng này không chỉ làm tăng nguy cơ mắc béo phì mà còn làm phức tạp thêm quá trình điều trị, vì cần kiểm soát đồng thời cả nguyên nhân cơ bản và các biến chứng do béo phì gây ra.

* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Nguyên tắc điều trị béo phì ở người có bệnh đồng mắc
Điều trị béo phì ở người có bệnh đồng mắc cần sự phối hợp giữa giảm cân và quản lý các bệnh lý đi kèm nhằm giảm nguy cơ biến chứng và cải thiện sức khỏe tổng quát. Việc đánh giá và tầm soát sớm các bệnh đồng mắc là yếu tố quan trọng giúp dự phòng và tối ưu hóa kết quả điều trị.
Chẩn đoán béo phì và đánh giá các bệnh đồng mắc
Việc đánh giá toàn diện là bước đầu tiên trong điều trị béo phì ở người có bệnh đồng mắc. Cần kiểm tra chỉ số BMI, tỷ lệ mỡ cơ thể và vòng eo để xác định mức độ béo phì và nguy cơ liên quan. Đánh giá tình trạng các bệnh đồng mắc như đái tháo đường, bệnh tim mạch và tăng huyết áp giúp xác định mức độ ưu tiên trong điều trị.
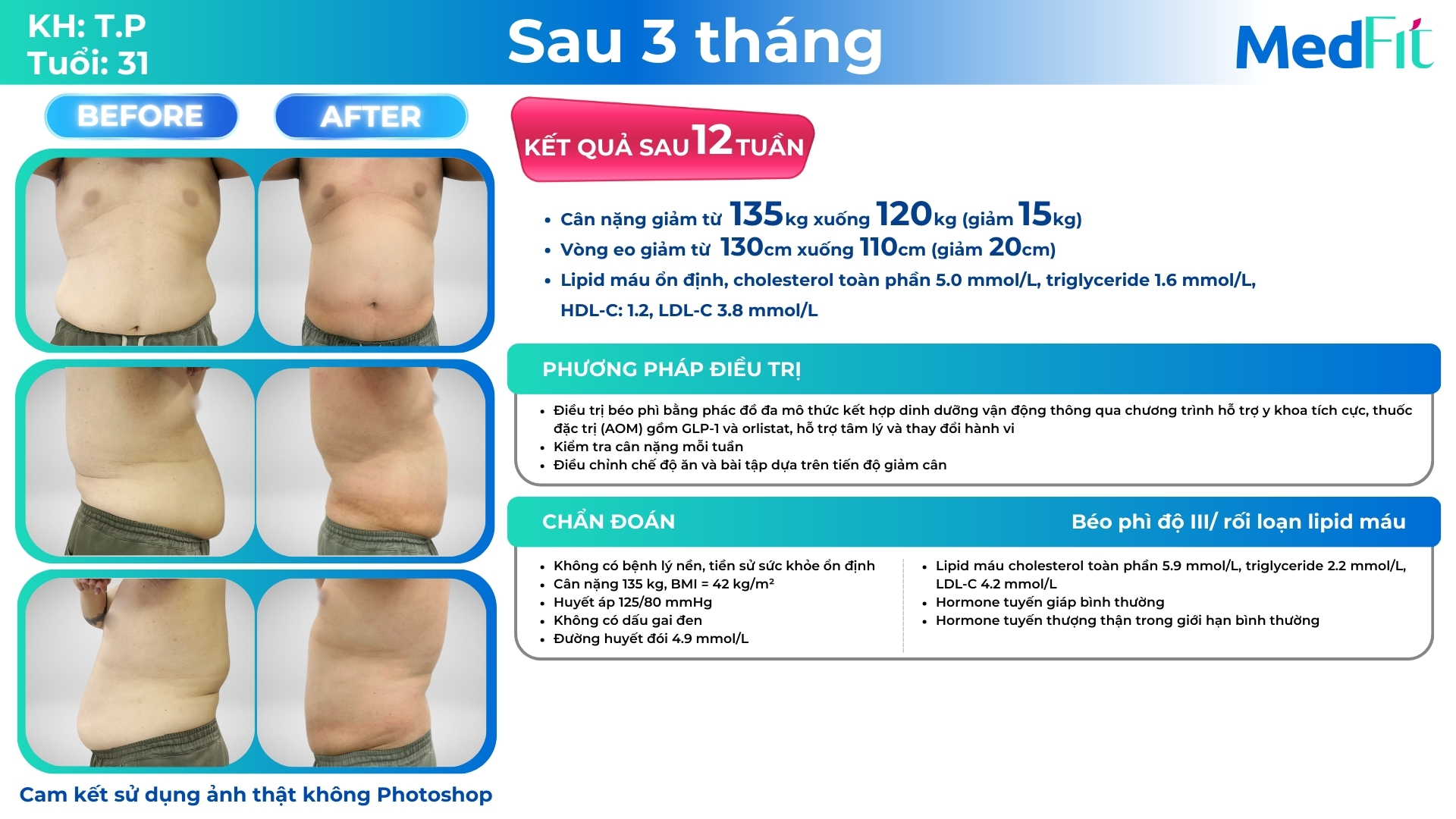
Mục tiêu giảm cân thường là 5-10% trọng lượng cơ thể trong 6-12 tháng nhằm cải thiện các chỉ số chuyển hóa và giảm nguy cơ biến chứng. Điều trị béo phì luôn cần song song với quản lý và điều trị các bệnh đồng mắc. Do đó, tầm soát sớm là cần thiết để dự phòng hiệu quả và điều trị kịp thời, giảm thiểu nguy cơ biến chứng lâu dài.
Phối hợp đa chuyên khoa trong điều trị béo phì có bệnh đồng mắc
Điều trị béo phì ở người có bệnh đồng mắc đòi hỏi sự phối hợp giữa nhiều chuyên khoa để đảm bảo kế hoạch điều trị được cá nhân hóa và toàn diện. Tùy thuộc vào bệnh lý đi kèm, các chuyên gia sẽ tập trung giải quyết các vấn đề sức khỏe chính, đồng thời cân nhắc các yếu tố liên quan để giảm thiểu nguy cơ biến chứng và tối ưu hóa sức khỏe tổng thể.
Béo phì kèm đái tháo đường
Bệnh nhân béo phì kèm đái tháo đường típ 2 cần sự phối hợp giữa Bác sĩ Nội tiết, chuyên gia dinh dưỡng và huấn luyện viên thể chất. Kiểm soát đường huyết là mục tiêu chính, đồng thời giảm cân sẽ giúp cải thiện độ nhạy insulin và giảm nguy cơ biến chứng mạch máu. Các lưu ý khi điều trị bao gồm:
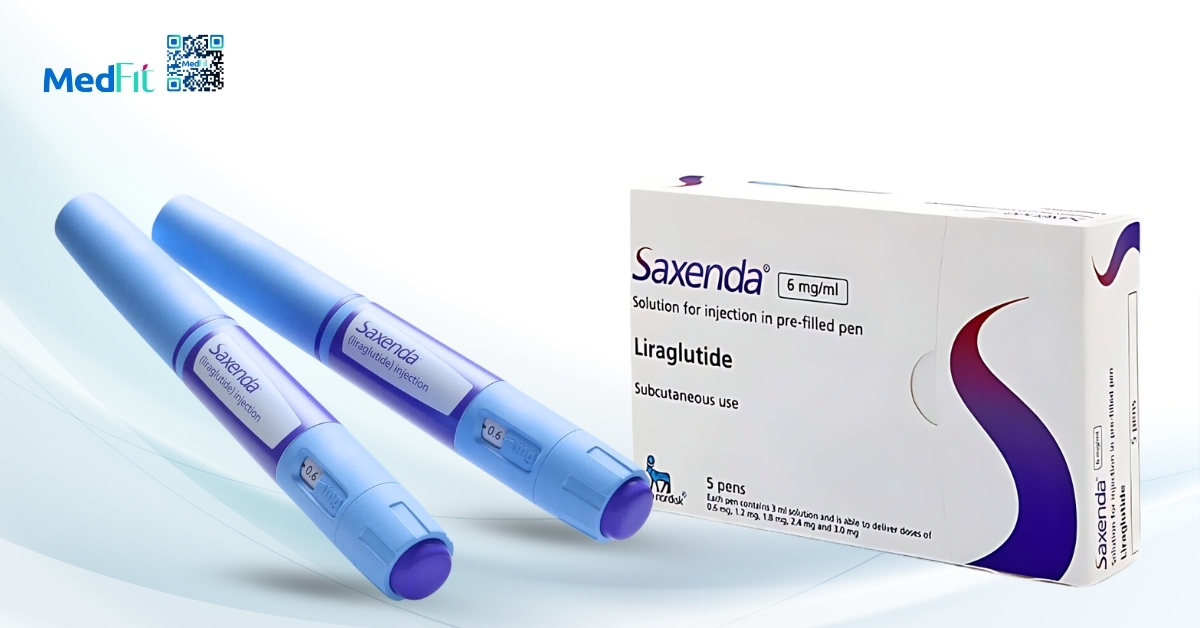
- Thuốc: ưu tiên sử dụng GLP-1 (liraglutide, semaglutide) hoặc SGLT2 (dapagliflozin, empagliflozin) để hỗ trợ giảm cân và kiểm soát đường huyết, thay thế các thuốc như sulfonylurea và insulin, vì cả hai loại thuốc này đều gây tăng cân và tích lũy mỡ, đặc biệt là mỡ nội tạng.
- Chế độ ăn: cần kiểm soát chặt chẽ carbohydrate, áp dụng các chế độ ăn như low-carb để cải thiện chuyển hóa.
- Vận động: các bài tập aerobic cường độ trung bình (đi bộ nhanh, đạp xe) là lựa chọn tốt, kết hợp với tập luyện sức mạnh để tăng cường khối cơ.
Béo phì kèm bệnh tim mạch
Người béo phì có bệnh tim mạch (tăng huyết áp, bệnh mạch vành) cần sự tư vấn của Bác sĩ Tim mạch, nhằm đảm bảo các biện pháp giảm cân không gây ảnh hưởng tiêu cực đến hệ tim mạch. Các điểm cần lưu ý:
- Thuốc: tránh các thuốc giảm cân như phentermine, vốn có nguy cơ làm tăng huyết áp hoặc nhịp tim. Thay vào đó, orlistat hoặc GLP-1 có thể được cân nhắc.
- Chế độ ăn: hạn chế muối và chất béo bão hòa, ưu tiên thực phẩm giàu omega-3 và chất xơ để giảm cholesterol và cải thiện lipid máu.
- Vận động: tập các bài tập nhẹ nhàng như đi bộ hoặc bơi lội với thời gian và cường độ tăng dần dưới sự giám sát chặt chẽ của chuyên gia.
Béo phì kèm thoái hóa khớp
Bệnh nhân béo phì kèm thoái hóa khớp, đặc biệt là ở khớp gối hoặc hông, cần sự tham gia của Bác sĩ Cơ xương khớp và huấn luyện viên thể chất. Mục tiêu là giảm cân để giảm áp lực mà không làm tổn thương thêm.
- Thuốc: các thuốc giảm cân như orlistat hoặc GLP-1 được ưu tiên vì không ảnh hưởng trực tiếp đến tình trạng viêm khớp.
- Vận động: tránh các bài tập chịu lực cao (chạy bộ), thay vào đó là bơi lội, yoga hoặc đạp xe tại chỗ.
- Chế độ ăn: bổ sung thực phẩm giàu omega-3 (cá béo, hạt lanh) và các chất chống viêm tự nhiên như nghệ, gừng để hỗ trợ giảm viêm.

Béo phì kèm rối loạn lipid máu
Người béo phì có rối loạn lipid máu cần sự phối hợp giữa Bác sĩ Dinh dưỡng và Bác sĩ Nội tiết để giảm cân và cải thiện lipid máu:
- Thuốc: orlistat có hiệu quả trong việc giảm LDL cholesterol và triglyceride, đồng thời tăng HDL cholesterol.
- Chế độ ăn: giảm năng lượng nạp vào, tăng cường thực phẩm giàu chất xơ (rau xanh, ngũ cốc nguyên hạt) và giảm chất béo bão hòa.
- Vận động: tăng cường các bài tập aerobic (đi bộ, đạp xe) để cải thiện chuyển hóa lipid.

Béo phì kèm hội chứng chuyển hóa
Người mắc hội chứng chuyển hóa (tăng huyết áp, tăng triglyceride, đường huyết cao) cần sự tham gia của cả Bác sĩ Nội tiết, Bác sĩ Tim mạch và Bác sĩ Dinh dưỡng:
- Thuốc: GLP-1 hoặc SGLT2 là lựa chọn hàng đầu để kiểm soát đường huyết và hỗ trợ giảm cân.
- Chế độ ăn: hạn chế carbohydrate tinh chế, ưu tiên chế độ ăn ít đường và giàu omega-3 để cải thiện tình trạng kháng insulin và viêm mạn tính.

Béo phì kèm hội chứng Cushing
Hội chứng Cushing là tình trạng cơ thể tăng tiết cortisol kéo dài, dẫn đến tích lũy mỡ nội tạng, mất khối cơ và các rối loạn chuyển hóa nghiêm trọng. Điều trị béo phì ở bệnh nhân mắc hội chứng Cushing cần tập trung kiểm soát nguyên nhân và giảm nguy cơ biến chứng:
- Điều trị nguyên nhân: phẫu thuật cắt bỏ khối u tuyến thượng thận hoặc tuyến yên (nếu có). Sử dụng các thuốc ức chế cortisol như ketoconazole, metyrapone, levoketoconazole hoặc osilodrostate dưới sự giám sát chặt chẽ của Bác sĩ trước khi phẫu thuật điều trị dứt điểm.
- Giảm cân: tránh giảm cân quá nhanh vì có thể làm tăng mất khối cơ và giảm mật độ xương. Chế độ ăn giàu protein, ít carbohydrate tinh chế và chất béo bão hòa để hỗ trợ duy trì khối cơ và kiểm soát chuyển hóa.
- Vận động: ưu tiên các bài tập tăng cường sức mạnh để duy trì khối cơ và kết hợp các bài tập aerobic nhẹ nhàng như đi bộ để giảm mỡ nội tạng.

Béo phì kèm hội chứng buồng trứng đa nang
Hội chứng buồng trứng đa nang là một rối loạn nội tiết phổ biến ở phụ nữ, gây kháng insulin, tăng nguy cơ tích tụ mỡ nội tạng và các rối loạn chuyển hóa đi kèm. Việc điều trị béo phì ở bệnh nhân mắc hội chứng buồng trứng đa nang cần sự phối hợp giữa Bác sĩ Nội tiết, chuyên gia dinh dưỡng và huấn luyện viên thể chất:
- Thuốc: metformin được sử dụng để cải thiện kháng insulin, hỗ trợ giảm cân và giảm nguy cơ biến chứng chuyển hóa. GLP-1 có thể được cân nhắc để hỗ trợ giảm cân và cải thiện tình trạng kháng insulin.
- Chế độ ăn: áp dụng chế độ ăn low-carb, hạn chế thực phẩm có chỉ số đường huyết (GI) cao. Tăng cường thực phẩm giàu chất xơ, protein và omega-3 để giảm viêm và cải thiện chuyển hóa.
- Vận động: các bài tập aerobic cường độ trung bình (đi bộ nhanh, đạp xe) giúp giảm mỡ nội tạng và cải thiện kháng insulin. Kết hợp tập luyện sức bền để tăng cường khối cơ, hỗ trợ kiểm soát chuyển hóa lâu dài.


* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Nguy cơ điều trị béo phì khi bỏ qua các bệnh đồng mắc
Điều trị béo phì mà không cân nhắc đến các bệnh đồng mắc có thể dẫn đến nhiều nguy cơ nghiêm trọng, làm giảm hiệu quả điều trị và thậm chí gây ra các biến chứng nguy hiểm. Một cách tiếp cận không toàn diện không chỉ ảnh hưởng đến việc giảm cân mà còn làm trầm trọng thêm các tình trạng bệnh lý nền.
Làm trầm trọng hơn các bệnh đồng mắc
Đối với bệnh nhân đái tháo đường
Điều trị béo phì mà không kiểm soát đồng thời đường huyết có thể làm tăng nguy cơ hạ đường huyết, đặc biệt khi áp dụng chế độ ăn kiêng khắt khe hoặc không phù hợp. Hạ đường huyết kéo dài không chỉ làm tăng nguy cơ tổn thương tim mạch như nhồi máu cơ tim và đột quỵ mà còn có thể gây ngã chấn thương, suy giảm chức năng nhận thức, giảm trí nhớ và thậm chí làm tổn thương não vĩnh viễn.
Đặc biệt, đối với bệnh nhân đang sử dụng insulin hoặc các thuốc sulfonylurea, vì những thuốc này có thể ảnh hưởng đến cân nặng và làm tăng nguy cơ hạ đường huyết, có thể xem xét thay đổi sang các thuốc đái tháo đường có nguy cơ hạ đường huyết thấp hơn và tác động trung tính đối với cân nặng, phù hợp với bệnh nhân đái tháo đường kèm béo phì.
Đối với bệnh nhân mắc bệnh tim mạch
Các thuốc giảm cân, như phentermine, kích thích hệ thần kinh giao cảm, có thể làm tăng huyết áp và nhịp tim, dẫn đến nguy cơ cao hơn về nhồi máu cơ tim hoặc đột quỵ. Việc sử dụng các thuốc giảm cân không phù hợp ở bệnh nhân tim mạch cần được xem xét kỹ lưỡng để tránh làm trầm trọng thêm tình trạng bệnh lý tim mạch.
Đối với bệnh nhân thoái hóa khớp
Không chú trọng đến chế độ vận động phù hợp khi giảm cân có thể làm tổn thương khớp nghiêm trọng hơn, đặc biệt ở các khớp chịu lực như gối và hông. Việc thiếu bài tập hỗ trợ hoặc áp dụng các bài tập chịu lực quá mức khiến tổn thương khớp tiến triển nhanh hơn, gây mất chức năng vận động dài hạn.
Nguy cơ bỏ sót bệnh lý nền
Nếu không phát hiện các tình trạng bệnh lý nền như hội chứng Cushing hoặc hội chứng buồng trứng đa nang, việc điều trị béo phì chỉ tập trung vào giảm cân có thể bỏ qua nguyên nhân gốc rễ như mất cân bằng nội tiết, khiến bệnh nhân khó đạt được kết quả giảm cân bền vững.
Tăng nguy cơ tương tác thuốc
Việc kê thêm thuốc GLP-1 cho bệnh nhân đái tháo đường đang sử dụng thuốc hạ đường huyết khác, đặc biệt là insulin hoặc sulfonylurea, có thể làm tăng nguy cơ hạ đường huyết quá mức nếu không có sự điều chỉnh liều phù hợp.
GLP-1 cũng không được sử dụng đồng thời với các thuốc ức chế DPP-4 (sitagliptin, linagliptin) do có nguy cơ tăng tác dụng phụ mà không mang lại hiệu quả bổ sung trong kiểm soát đường huyết. Việc kê đơn không đúng chỉ định có thể dẫn đến các biến chứng chuyển hóa nghiêm trọng.
Nguy cơ mất khối cơ và suy dinh dưỡng
Là nguy cơ phổ biến ở bệnh nhân béo phì có bệnh đồng mắc, đặc biệt là ở người cao tuổi hoặc những bệnh nhân mắc bệnh tim mạch, đái tháo đường hoặc hội chứng Cushing. Giảm cân quá nhanh hoặc áp dụng chế độ ăn kiêng khắc nghiệt có thể dẫn đến thiếu hụt protein và năng lượng, làm mất khối cơ, suy giảm chức năng vận động và tăng nguy cơ loãng xương.
Ảnh hưởng tâm lý
Bệnh nhân béo phì có bệnh đồng mắc như hội chứng buồng trứng đa nang, hội chứng chuyển hóa hoặc đái tháo đường thường gặp các vấn đề tâm lý như lo âu, trầm cảm hoặc rối loạn ăn uống. Những tình trạng này không chỉ ảnh hưởng đến việc tuân thủ điều trị mà còn làm tăng nguy cơ thất bại trong việc duy trì cân nặng hợp lý.
Đặc biệt, ở bệnh nhân mắc hội chứng buồng trứng đa nang, rối loạn nội tiết và áp lực tâm lý do tăng cân dễ dẫn đến hành vi ăn uống không lành mạnh và giảm động lực điều trị.

Điều trị béo phì ở người có bệnh đồng mắc đòi hỏi một chiến lược toàn diện, không chỉ nhằm mục tiêu giảm cân mà còn phải đảm bảo kiểm soát tốt các bệnh lý nền, giảm nguy cơ biến chứng và cải thiện sức khỏe tổng thể. Sự phối hợp đa chuyên khoa là yếu tố then chốt để đạt hiệu quả tối ưu và đảm bảo an toàn cho bệnh nhân trong quá trình điều trị.
Nếu bạn đang tìm kiếm một phương pháp giảm cân hiệu quả và an toàn, đặc biệt là khi có các bệnh lý đồng mắc, MedFit sẽ là lựa chọn phù hợp. Với đội ngũ Bác sĩ đa chuyên khoa, chuyên gia dinh dưỡng và huấn luyện viên thể chất, MedFit áp dụng phương pháp giảm cân đa mô thức, kết hợp dinh dưỡng, vận động và các công nghệ điều trị hiện đại, cam kết đồng hành cùng bạn trong hành trình cải thiện sức khỏe và vóc dáng. Hãy đến MedFit để được tư vấn và xây dựng phác đồ điều trị cá nhân hóa, giúp bạn đạt được mục tiêu giảm cân bền vững và an toàn. 

Tài liệu tham khảo
- Hotamisligil GS, Shargill NS, Spiegelman BM. “Adipose expression of tumor necrosis factor-alpha: direct role in obesity-linked insulin resistance“. Science. 1993;259(5091):87-91. doi:10.1126/science.7678183
- Kojta I, Chacińska M, Błachnio-Zabielska A. “Obesity, Bioactive Lipids, and Adipose Tissue Inflammation in Insulin Resistance“. Nutrients. 2020;12(5):1305. Published 2020 May 3. doi:10.3390/nu12051305
- Weisberg SP, McCann D, et al. “Obesity is associated with macrophage accumulation in adipose tissue“. J Clin Invest. 2003;112(12):1796-1808. doi:10.1172/JCI19246
- Chait A, den Hartigh LJ. “Adipose Tissue Distribution, Inflammation and Its Metabolic Consequences, Including Diabetes and Cardiovascular Disease“. Front Cardiovasc Med. 2020;7:22. Published 2020 Feb 25. doi:10.3389/fcvm.2020.00022
- Pillon NJ, Bilan PJ, et al. “Cross-talk between skeletal muscle and immune cells: muscle-derived mediators and metabolic implications“. Am J Physiol Endocrinol Metab. 2013;304(5):E453-E465. doi:10.1152/ajpendo.00553.2012













