Tình hình béo phì đang gia tăng với tốc độ đáng báo động, nhưng không phải ai cũng hiểu rõ nguyên nhân dẫn đến sự tích tụ mỡ thừa trong cơ thể. Việc xác định đúng nguyên nhân không chỉ giúp giải thích vì sao cân nặng tăng không kiểm soát mà còn là bước quan trọng để tìm ra giải pháp kiểm soát cân nặng phù hợp. Vậy những yếu tố nào ảnh hưởng đến quá trình tích lũy mỡ trong cơ thể? Hãy cùng tìm hiểu chi tiết trong bài viết này.
Béo phì là gì?
Béo phì là tình trạng tích tụ mỡ thừa hoặc bất thường, có thể ảnh hưởng xấu đến sức khỏe. Chỉ số khối cơ thể (body mass index – BMI) là tiêu chí được các tổ chức y tế, như Tổ chức Y tế Thế giới (WHO) và Bộ Y tế Việt Nam, sử dụng để đánh giá thừa cân, béo phì ở người trưởng thành. BMI được tính bằng công thức:
BMI = cân nặng (kg) ÷ [chiều cao (m)]²
Phân loại BMI áp dụng tại Việt Nam (dựa trên khuyến nghị khu vực châu Á – Thái Bình Dương):
| BMI (kg/m2) | Phân loại |
| < 18,5 | Thiếu cân |
| 18,5-22,9 | Bình thường |
| 23-24,9 | Thừa cân |
| 25-29,9 | Béo phì độ I |
| ≥ 30 | Béo phì độ II |
BMI thường được sử dụng để sàng lọc tình trạng thừa cân và béo phì. Tuy nhiên, vòng eo lại là chỉ số nhân trắc học tốt hơn để đánh giá mỡ nội tạng và có giá trị dự báo cao hơn đối với các rối loạn chuyển hóa như đái tháo đường, tăng huyết áp và rối loạn lipid máu. Những người có BMI bình thường nhưng vòng eo lớn vẫn có nguy cơ mắc bệnh cao. Do đó, Bộ Y tế Việt Nam khuyến cáo sử dụng vòng bụng để đánh giá nguy cơ sức khỏe, cụ thể khi vòng bụng ≥ 90cm ở nam và ≥ 80cm ở nữ.
Ngoài ra, vòng hông có mối liên hệ nghịch với hội chứng chuyển hóa. Những người có vòng hông lớn hơn (thường do khối cơ lớn) có nguy cơ mắc đái tháo đường và bệnh mạch vành thấp hơn. So với BMI, chỉ số mỡ nội tạng (visceral adiposity index – VAI) là công cụ đánh giá cụ thể và nhạy hơn trong việc xác định nguy cơ bệnh tim mạch – chuyển hóa. Tuy nhiên, hiện vẫn còn thiếu dữ liệu khoa học về cơ chế sinh hóa và sinh lý liên quan đến chỉ số này.
Một số phương pháp đo lượng mỡ nội tạng phổ biến bao gồm chụp cắt lớp vi tính (CT scan) hoặc cộng hưởng từ (MRI), máy phân tích thành phần cơ thể (BIA – bioelectrical impedance analysis), chụp DEXA (dual-energy X-ray absorptiometry) và siêu âm.

Sinh lý bệnh béo phì
Béo phì là một bệnh lý phức tạp, không chỉ do ăn uống dư thừa mà còn liên quan đến hormone, thần kinh, di truyền và tác động từ môi trường sống. Hiểu rõ các cơ chế sinh lý bệnh giúp xây dựng phương pháp kiểm soát cân nặng hiệu quả.
Cơ chế cốt lõi gây béo phì
Béo phì hình thành khi bilan năng lượng bị mất cân bằng, tức là lượng calo nạp vào từ thực phẩm lớn hơn lượng calo tiêu hao qua vận động và các hoạt động sinh lý của cơ thể. Khi năng lượng cung cấp tăng lên do ăn uống dư thừa hoặc giảm tiêu hao do lối sống ít vận động, lượng calo dư thừa sẽ tích tụ dưới dạng mô mỡ, đặc biệt là ở vùng bụng, đùi và hông.

Sự điều hòa thể trọng
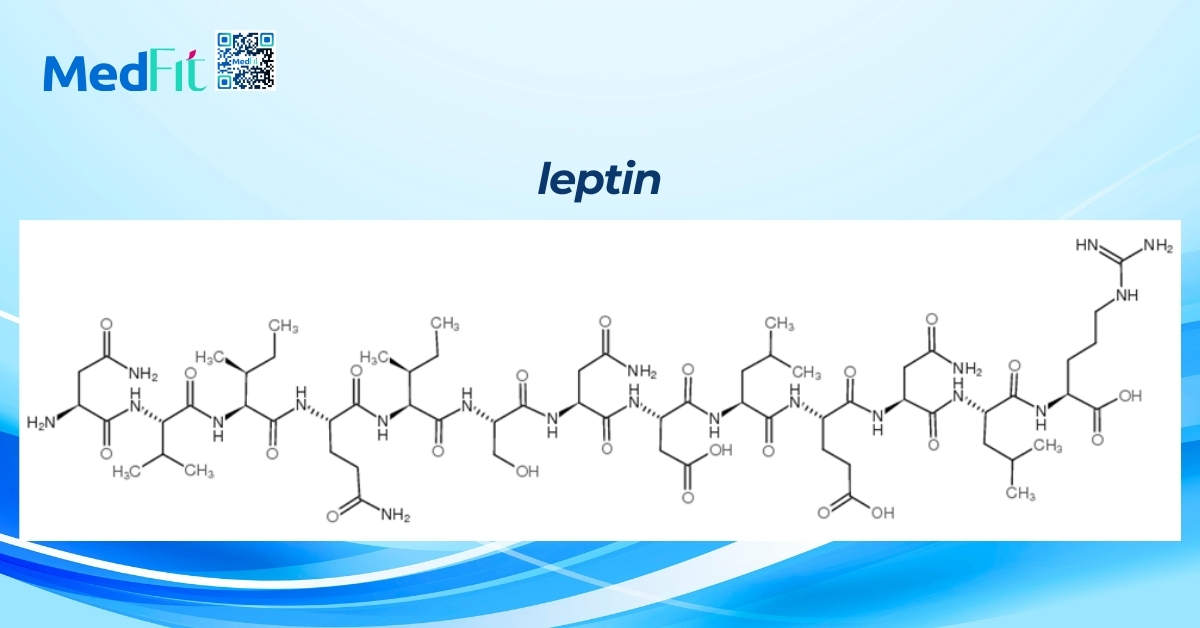
Thể trọng của cơ thể được điều chỉnh thông qua nhiều hormone, trong đó, leptin đóng vai trò quan trọng nhất. Leptin do mô mỡ tiết ra, có chức năng gửi tín hiệu đến vùng dưới đồi để điều chỉnh cảm giác đói và no. Khi cơ thể có lượng mỡ dư thừa, leptin sẽ tăng lên để báo hiệu ngừng ăn. Tuy nhiên, ở người béo phì, cơ thể có thể bị kháng leptin, khiến cảm giác thèm ăn không bị ức chế, dẫn đến tình trạng ăn uống quá mức.
Yếu tố di truyền và ảnh hưởng gia đình
Béo phì có yếu tố di truyền mạnh, với 69% người béo phì có cha hoặc mẹ bị béo phì và 18% có cả cha lẫn mẹ mắc bệnh. Điều này cho thấy gen có thể ảnh hưởng đến sự trao đổi chất, khả năng tích trữ mỡ, cũng như thói quen ăn uống và lối sống trong gia đình.
Vai trò của vùng dưới đồi
Vùng dưới đồi là trung tâm điều hòa cảm giác đói và no, chịu sự kiểm soát của nhiều tín hiệu thần kinh và hormone. Ở người bình thường, cơ chế này giúp duy trì cân bằng năng lượng, nhưng ở người béo phì, hệ thống này có thể bị rối loạn, dẫn đến tăng cảm giác thèm ăn và tiêu thụ thực phẩm quá mức:
- Các tác nhân alpha-adrenergic: kích thích sự thèm ăn bằng cách tác động lên nhân cạnh thất, làm tăng nhu cầu nạp thực phẩm và dẫn đến tích tụ mỡ thừa, đặc biệt là khi có sự kháng leptin (tình trạng thường thấy ở người béo phì).
- Các tác nhân beta-adrenergic: có tác dụng ngược lại, giúp giảm cảm giác thèm ăn và hạn chế tăng cân. Tuy nhiên, ở người béo phì, sự mất cân bằng giữa tác nhân alpha và beta-adrenergic có thể làm tăng tín hiệu kích thích ăn uống, khiến họ khó kiểm soát khẩu phần ăn.
Ngoài ra, vùng dưới đồi còn tiếp nhận tín hiệu từ các hormone như ghrelin (hormone gây đói) và leptin (hormone tạo cảm giác no). Ở người béo phì, nồng độ leptin cao nhưng cơ thể lại bị kháng leptin, khiến tín hiệu “đã no” không được truyền đến vùng dưới đồi, dẫn đến cảm giác đói kéo dài và ăn uống quá mức.
Vai trò của beta-endorphin
Beta-endorphin là một loại peptide nội sinh được tiết ra từ tuyến yên trước, có vai trò quan trọng trong việc điều chỉnh cảm giác đói và phản ứng thèm ăn. Ở người bình thường, beta-endorphin giúp cân bằng lượng thức ăn nạp vào, nhưng ở người béo phì, hệ thống này có thể bị kích thích quá mức, dẫn đến rối loạn hành vi ăn uống.
- Beta-endorphin: kích thích tiết insulin, giúp tế bào hấp thụ glucose. Tuy nhiên, ở người béo phì, insulin tiết ra quá nhiều có thể làm giảm đường huyết nhanh chóng, gây ra cảm giác đói và thôi thúc hành vi ăn uống quá mức. Điều này dẫn đến vòng lặp tiêu thụ thực phẩm liên tục, làm tích tụ mỡ thừa và tăng cân.
- Naloxone: là chất đối kháng beta-endorphin, giúp giảm cảm giác thèm ăn, đặc biệt với những thực phẩm có hương vị hấp dẫn, nhiều đường và chất béo. Ở người béo phì, phản ứng này thường suy giảm, khiến họ khó cưỡng lại những thực phẩm giàu calo.
Sự rối loạn trong hoạt động của beta-endorphin và vùng dưới đồi có thể là một trong những nguyên nhân chính khiến người béo phì gặp khó khăn trong việc kiểm soát khẩu phần ăn, tăng cảm giác thèm ăn và dễ bị hấp dẫn bởi thực phẩm có năng lượng cao.

Vai trò của các hormone trong chuyển hóa chất béo
- Insulin: là hormone do tuyến tụy tiết ra, đóng vai trò quan trọng trong việc điều hòa đường huyết. Ở người béo phì, insulin kích thích tổng hợp mỡ, đặc biệt khi có tình trạng kháng insulin.
- Glucagon: có tác dụng đối kháng insulin, giúp đốt cháy mỡ dự trữ, nhưng ở người béo phì, cơ chế này có thể bị suy giảm.
- Enkephalin và catecholamine: enkephalin và catecholamine từ tuyến thượng thận cũng tham gia vào quá trình điều hòa cân nặng, ảnh hưởng đến cảm giác đói và no.
- Hormone sinh dục và hormone vỏ thượng thận: quyết định sự phân bố mỡ trên cơ thể. Ở nữ giới, estrogen giúp phân bố mỡ nhiều hơn ở vùng đùi và hông, trong khi ở nam giới, testosterone duy trì khối cơ và giảm tích trữ mỡ.
Stress
Stress làm tăng tiết beta-endorphin và adrenalin, kích thích gan giải phóng glucose vào máu, làm tăng đường huyết. Ở người béo phì, sự kết hợp của stress kéo dài và hormone này có thể dẫn đến rối loạn chuyển hóa đường, tăng nguy cơ mắc đái tháo đường típ 2.


* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Nguyên nhân của béo phì
Béo phì thường xảy ra khi lượng calo nạp vào vượt quá lượng calo tiêu hao, chủ yếu do chế độ ăn uống không hợp lý và lối sống ít vận động. Tuy nhiên, nguyên nhân gây béo phì không chỉ giới hạn ở thói quen ăn uống mà còn do sự tác động của nhiều yếu tố khác, bao gồm các rối loạn bên trong cơ thể và ảnh hưởng từ môi trường sống. Để điều trị và phòng ngừa hiệu quả, việc xác định rõ các nguyên nhân và yếu tố nguy cơ là rất cần thiết.
Yếu tố di truyền trong béo phì
Sự di truyền ảnh hưởng đến trọng lượng cơ thể, khả năng điều hòa cân nặng, tốc độ chuyển hóa, phản ứng nhiệt với thực phẩm, thành phần cơ thể và mức độ hoạt động thể chất. Những yếu tố này có liên quan đến nhiều gen phức tạp. Một số rối loạn gen đã được xác định bao gồm:
- Tăng agouti-related protein (AGRP), là một protein được sản xuất chủ yếu ở vùng dưới đồi của não – khu vực kiểm soát cảm giác đói và hành vi ăn uống.
- Khiếm khuyết gen thụ thể melanocortin-4 (MCR-4) làm rối loạn cơ chế kiểm soát cân nặng.
- Bất thường gen leptin và thụ thể leptin gây ảnh hưởng đến khả năng ức chế cảm giác đói. Leptin là hormone do mô mỡ, ruột và nhau thai sản xuất, giúp kiểm soát cơn thèm ăn. Thiếu hụt leptin hoặc kháng leptin có thể dẫn đến tăng cảm giác thèm ăn.
- Di truyền liên quan đến đái tháo đường típ 2 góp phần làm tăng nguy cơ béo phì.
Tiền sử gia đình cũng phản ánh sự kết hợp giữa yếu tố di truyền và môi trường sống. Việc thu thập thông tin về sức khỏe gia đình giúp Bác sĩ nhận diện những người có nguy cơ cao mắc béo phì và các bệnh lý liên quan, từ đó đưa ra hướng điều trị và phòng ngừa phù hợp.
Tuổi tác và giới tính
Cân nặng và thành phần cơ thể thay đổi đáng kể theo độ tuổi, ảnh hưởng trực tiếp đến sức khỏe và khả năng vận động. Trong suốt giai đoạn trưởng thành, cân nặng thường tăng lên, đạt đỉnh vào khoảng 60 tuổi, sau đó có xu hướng giảm dần.
Ở người lớn tuổi, giảm cân không chủ động thường đi kèm với mất khối lượng cơ bắp, làm gia tăng nguy cơ suy nhược và mất khả năng vận động. Tuy nhiên, ngay cả khi cân nặng ổn định, quá trình lão hóa vẫn dẫn đến giảm khối lượng cơ bắp và tăng tích tụ mỡ, đặc biệt là mỡ nội tạng. Sự gia tăng mỡ nội tạng và sự thâm nhập của mỡ vào mô cơ không chỉ làm giảm sức mạnh cơ bắp mà còn làm tăng nguy cơ mắc các bệnh chuyển hóa, suy giảm chức năng vận động và tàn tật ở tuổi già.
Vì vậy, cân nặng và thành phần cơ thể cần được theo dõi sát sao. Ở phụ nữ, những thay đổi hormone trong giai đoạn tiền mãn kinh và mãn kinh góp phần tích tụ mỡ nhiều hơn ở vùng bụng, làm tăng nguy cơ mắc hội chứng chuyển hóa và béo phì. Ngoài ra, béo phì kéo dài từ thời trẻ hoặc tăng cân nhanh trong độ tuổi dậy thì làm tăng khả năng duy trì tình trạng béo phì đến tuổi trưởng thành và dễ tăng cân trở lại sau giảm cân.
Yếu tố môi trường
Yếu tố môi trường được xem là nguyên nhân hàng đầu dẫn đến tình trạng béo phì trong xã hội hiện đại, từ các quan sát về sự gia tăng tỷ lệ béo phì trong những thập kỷ qua. Mất cân bằng dinh dưỡng, khi lượng calo nạp vào vượt quá lượng calo tiêu hao, là nguyên nhân chính dẫn đến tình trạng tích mỡ và tăng cân.
Đặc biệt, tiêu thụ thực phẩm giàu chất béo và đường không chỉ làm tăng lượng calo dư thừa mà còn kích thích cơ chế thèm ăn tương tự như tình trạng nghiện, khiến việc kiểm soát ăn uống trở nên khó khăn và thúc đẩy nguy cơ béo phì.

Rối loạn nội tiết
Các rối loạn nội tiết góp phần gây thừa cân béo phì như:
- Suy giáp: giảm chức năng tuyến giáp làm chậm quá trình trao đổi chất, dẫn đến tăng cân.
- Đề kháng insulin: tình trạng các tế bào giảm đáp ứng với insulin, khiến cơ thể sản xuất nhiều insulin hơn, từ đó thúc đẩy tích tụ mỡ, đặc biệt ở vùng bụng, gia tăng cảm giác thèm ăn và làm chậm quá trình đốt cháy mỡ, góp phần gây béo phì và tăng nguy cơ đái tháo đường típ 2.
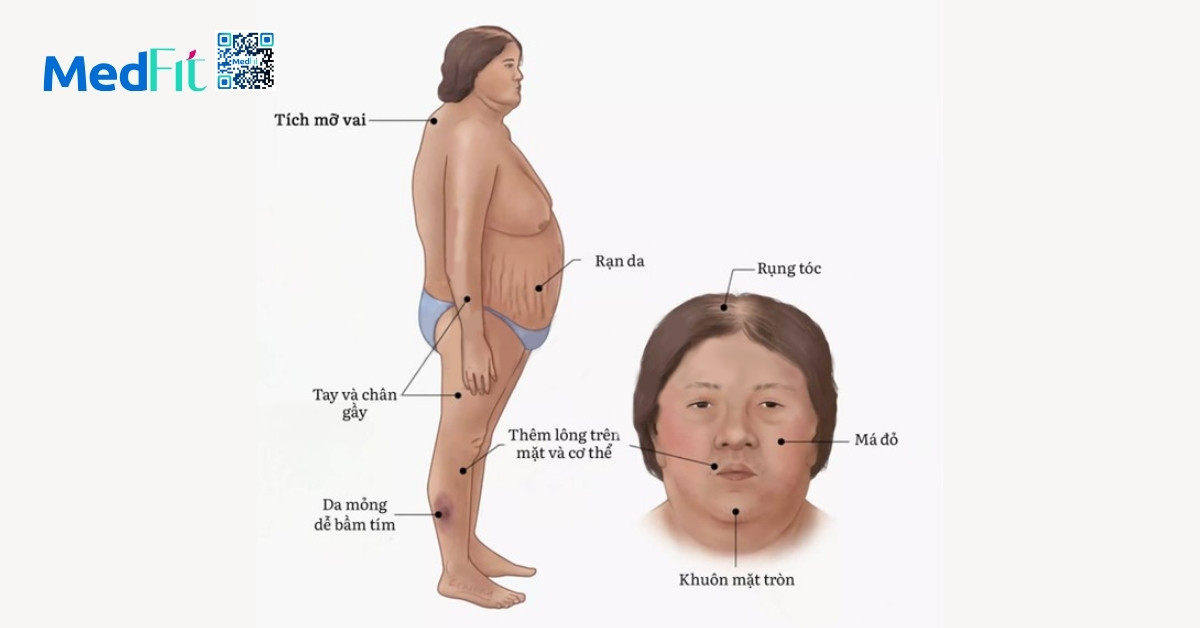
- Hội chứng Cushing: tăng cortisol gây tích tụ mỡ, đặc biệt ở vùng bụng, mặt và cổ.
- Thiếu hụt testosterone: giảm hormone nam giới làm giảm khối lượng cơ và tăng tích tụ mỡ.
- Hội chứng buồng trứng đa nang (PCOS): rối loạn nội tiết ở phụ nữ gây kháng insulin và tăng cân.
- Insulinoma: khối u tuyến tụy làm tăng tiết insulin quá mức, gây hạ đường huyết và thúc đẩy cảm giác thèm ăn.
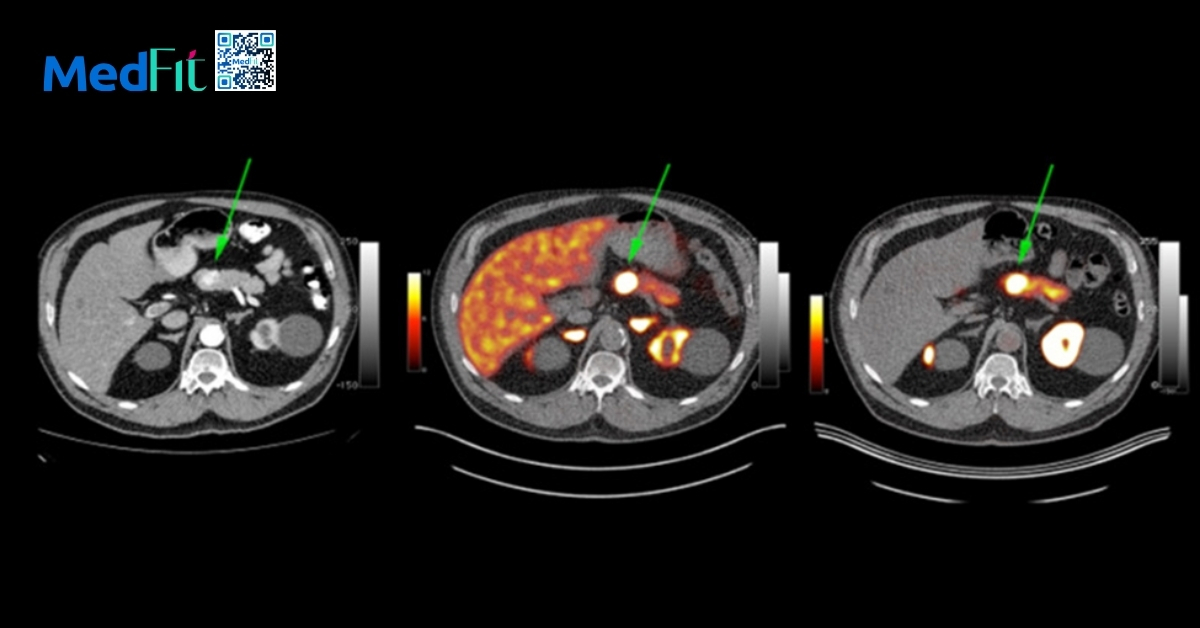
- Tổn thương vùng dưới đồi: ảnh hưởng đến kiểm soát cảm giác đói và no, dẫn đến ăn quá mức.
Ảnh hưởng của thuốc đến cân nặng
Một số loại thuốc có thể góp phần làm tăng cân, bao gồm:
- Thuốc an thần kinh (antipsychotic): như olanzapine, risperidone.
- Muối lithium: thường dùng trong điều trị rối loạn lưỡng cực.
- Corticosteroid: có tác dụng kháng viêm nhưng cũng gây giữ nước và tăng mỡ bụng.
- Thuốc đồng hóa protein (anabolic steroid): có thể làm tăng khối cơ nhưng cũng tăng tích lũy mỡ.
- Progesterone và estrogen trong một số liệu pháp hormone: cũng có thể làm tăng cảm giác ngon miệng và gây tăng cân.
Các tình trạng khác
- Sau khi bỏ thuốc lá, nhiều người có xu hướng tăng cân do cảm giác thèm ăn gia tăng và sự cải thiện vị giác, dẫn đến tiêu thụ thực phẩm nhiều hơn.
- Phụ nữ mang thai ở độ tuổi cao cũng có thể làm tăng nguy cơ béo phì ở con cái, do ảnh hưởng từ yếu tố di truyền và môi trường trong thai kỳ.
- Ngoài ra, nghỉ hưu thường đi kèm với giảm hoạt động thể chất và thay đổi thói quen sinh hoạt, góp phần thúc đẩy tình trạng tích mỡ và tăng cân.
Vì sao béo phì ảnh hưởng đến sức khỏe?
Béo phì có liên quan đến các yếu tố viêm, góp phần trực tiếp và gián tiếp vào các bệnh mạn tính. Ở người thừa cân và béo phì, mức độ cytokine viêm trong tuần hoàn thay đổi rõ rệt, bao gồm interleukin-6 (IL-6), yếu tố hoại tử khối u – alpha (TNF-α), protein phản ứng C (CRP), IL-18, resistin và visfatin.
Béo phì có mối liên quan đến các bệnh lý miễn dịch
Béo phì là một dạng suy dinh dưỡng do dư thừa năng lượng, có thể gây suy giảm chức năng miễn dịch. Tình trạng tích tụ mỡ quá mức có liên quan đến sự thay đổi số lượng bạch cầu, bao gồm tăng số lượng monocyte, lymphocyte và neutrophil, nhưng lại làm giảm sự tăng sinh của tế bào B và T khi có sự kích thích từ mitogen.
Tuy nhiên, dựa trên các nghiên cứu hiện tại, vẫn còn quá sớm để khẳng định rằng sự rối loạn hệ miễn dịch là nguyên nhân khởi phát béo phì. Hầu hết các nghiên cứu đều chỉ ra rằng, sự rối loạn miễn dịch có liên quan đến viêm nhiễm mạn tính và tình trạng kháng insulin ở người béo phì. Khi mức độ béo phì tăng lên, các cụm đại thực bào trở nên lớn hơn, tương tự như trong các tình trạng viêm khác. Điều này dẫn đến giả thuyết rằng, đại thực bào có thể đóng vai trò quan trọng trong trạng thái viêm nhiễm liên quan đến béo phì.
Hai loại đại thực bào chính liên quan đến béo phì gồm:
- M1 (đại thực bào hoạt hóa cổ điển): có đặc tính gây viêm, kích hoạt phản ứng miễn dịch quá mức.
- M2 (đại thực bào hoạt hóa thay thế): có đặc tính chống viêm, giúp điều hòa miễn dịch.
Ở người béo phì, quá trình này có sự chuyển đổi từ M2 sang M1, làm tăng tình trạng viêm trong cơ thể. Các nghiên cứu cũng chỉ ra rằng, sự thiếu hụt đại thực bào M2 có mối tương quan với béo phì và phản ứng viêm.
Béo phì làm tăng tình trạng viêm mạn tính
Béo phì hiện được xem là một tình trạng viêm mạn tính mức độ thấp (chronic low-grade inflammation), hay còn gọi là “viêm chuyển hóa (metabolic inflammation)”. Trạng thái viêm này không chỉ là hệ quả của tình trạng tích lũy mỡ thừa mà còn đóng vai trò trung tâm trong cơ chế hình thành và tiến triển của nhiều bệnh lý mạn tính như xơ vữa động mạch, bệnh tim thiếu máu cục bộ và kháng insulin.
Mô mỡ, đặc biệt là mỡ nội tạng, không chỉ là kho dự trữ năng lượng mà còn là một cơ quan nội tiết có hoạt động trao đổi chất phức tạp. Một giả thuyết cho rằng, do nằm gần hệ tĩnh mạch cửa, mỡ nội tạng có thể giải phóng trực tiếp các chất trung gian chuyển hóa đến gan, làm tăng nguy cơ rối loạn chuyển hóa.
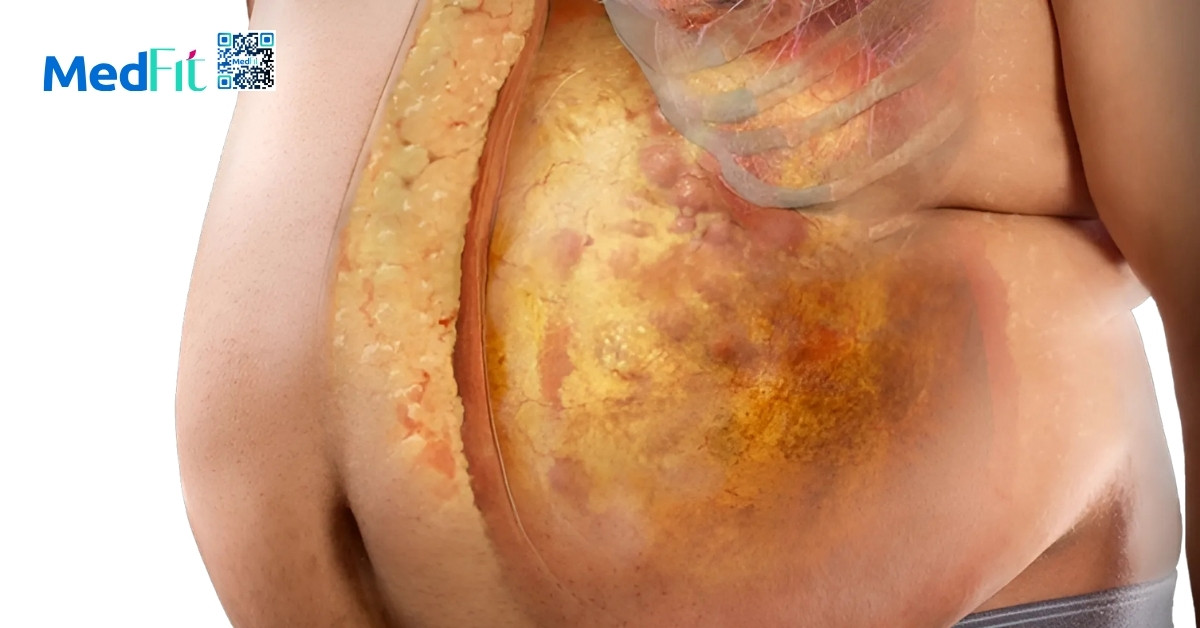
Đặc biệt, mô mỡ tiết ra một nhóm protein điều hòa miễn dịch gọi là adipokine, trong đó có những chất thúc đẩy phản ứng viêm như TNF-α, IL-6, leptin, resistin, visfatin và angiotensin II. Đồng thời, một số adipokine khác lại có tác dụng kháng viêm như TGF-β, IL-10, IL-4, IL-13, IL-1Ra và adiponectin. Khi trạng thái cân bằng giữa các adipokine này bị phá vỡ, phản ứng viêm có thể trở nên mạn tính và lan rộng, ảnh hưởng đến toàn cơ thể.
Một số nghiên cứu cũng đề xuất rằng, sự phì đại của tế bào mỡ ở người béo phì khiến mô mỡ mất khả năng tự điều hòa, làm giảm hiệu quả của các cơ chế kiểm soát lipid nội bào. Điều này dẫn đến các phản ứng viêm tại chỗ trở nên kéo dài, dần chuyển sang viêm hệ thống – một đặc trưng của tình trạng viêm mạn tính trong béo phì.
Khi cơ thể tích tụ quá nhiều mỡ, đặc biệt là mỡ vùng bụng và mỡ nội tạng, mô mỡ không còn hoạt động bình thường. Điều này ảnh hưởng đến quá trình chuyển hóa, khiến cơ thể khó kiểm soát đường huyết, mỡ máu và huyết áp.
Một trong những rối loạn thường gặp là mất cân bằng hormone. Ở người béo phì, hormone leptin – có nhiệm vụ điều khiển cảm giác no – dù tăng cao nhưng lại không còn phát huy tác dụng, khiến người đó vẫn thấy đói và ăn nhiều hơn. Trong khi đó, hormone adiponectin – giúp điều hòa đường huyết và bảo vệ tim mạch – lại giảm xuống, làm tăng nguy cơ mắc bệnh đái tháo đường và tim mạch.
Ngoài ra, những chất khác do mô mỡ tiết ra như resistin và visfatin cũng ảnh hưởng đến chuyển hóa:
- Resistin làm giảm tác dụng của insulin – hormone kiểm soát đường huyết – khiến đường máu tăng cao.
- Visfatin có tác dụng giống insulin, nhưng vai trò thật sự của chất này vẫn đang được nghiên cứu thêm.
Về lâu dài, khi mô mỡ hoạt động sai lệch và tiết ra nhiều chất gây rối loạn, cơ thể có thể xuất hiện hội chứng chuyển hóa – một tình trạng nguy hiểm bao gồm tăng đường huyết, tăng mỡ máu, cao huyết áp và vòng eo lớn. Đây đều là những yếu tố làm tăng nguy cơ mắc bệnh tim mạch, đột quỵ và đái tháo đường típ 2.


* Voucher chỉ áp dụng cho khách hàng thăm khám lần đầu tiên tại Phòng khám MedFit
Khuyến cáo tầm soát béo phì tại Việt Nam
Việc tầm soát định kỳ giúp phát hiện sớm và quản lý hiệu quả tình trạng thừa cân – béo phì, từ đó giảm nguy cơ mắc các bệnh mạn tính liên quan. Theo Quyết định số 2892/QĐ-BYT ngày 22/10/2022 của Bộ Y tế về việc ban hành tài liệu “Hướng dẫn chẩn đoán và điều trị bệnh béo phì”, việc tầm soát béo phì tại Việt Nam được khuyến cáo như sau:
Đối tượng tầm soát: tất cả người trưởng thành nên được đánh giá chỉ số BMI và vòng eo trong các lần khám sức khỏe định kỳ để phát hiện sớm nguy cơ béo phì.
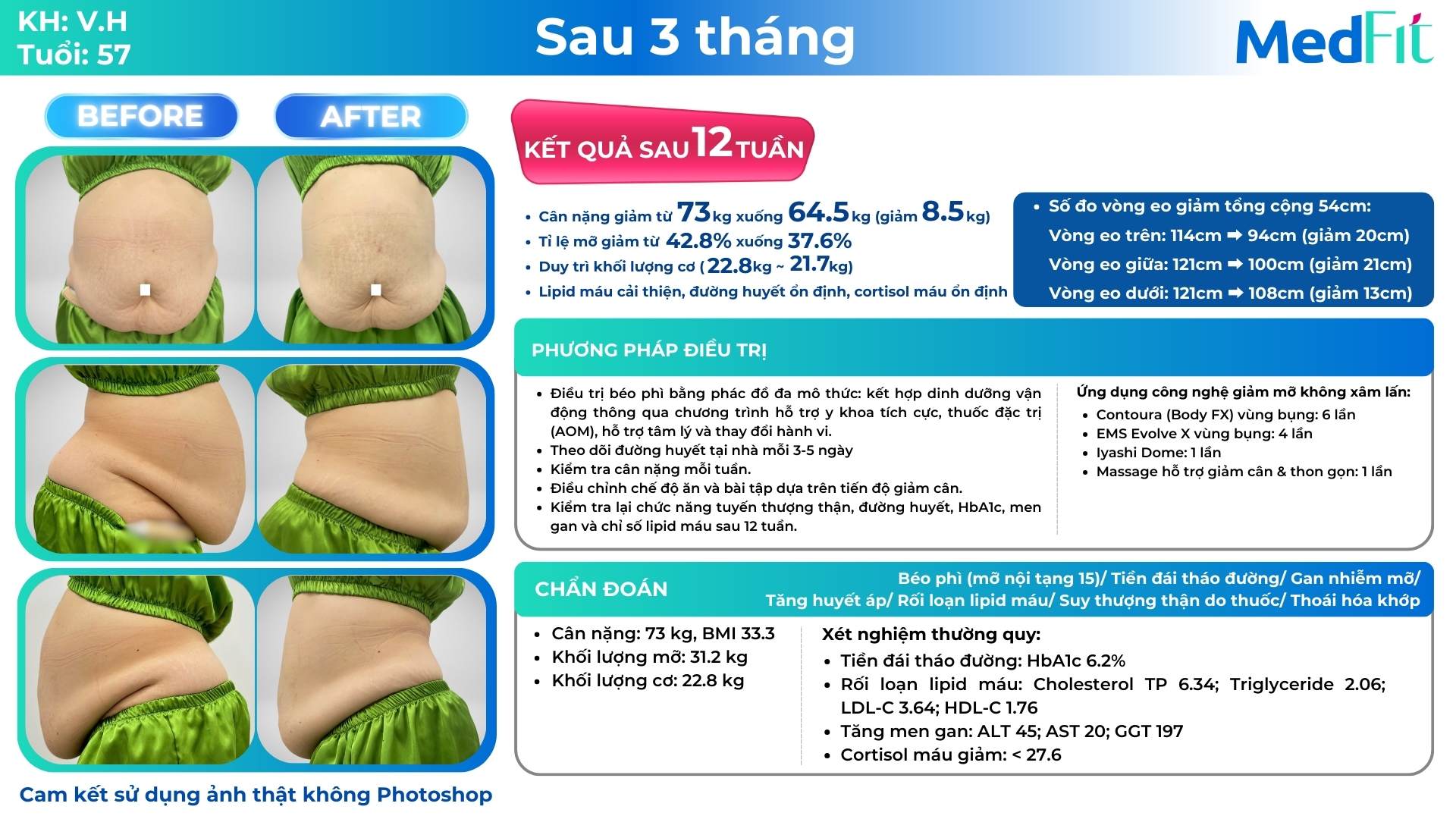
Phương pháp tầm soát:
- Đo BMI: chỉ số BMI được tính bằng cân nặng (kg) chia cho bình phương chiều cao (m2).
- Đo vòng eo: vòng eo được đo tại điểm giữa xương sườn cuối cùng và đỉnh xương chậu.

Tiêu chuẩn chẩn đoán béo phì:
- BMI ≥ 25kg/m² được coi là thừa cân và ≥ 30kg/m² được coi là béo phì.
- Vòng eo ≥ 90cm ở nam và ≥ 80cm ở nữ được coi là béo bụng, tăng nguy cơ mắc các bệnh liên quan đến béo phì.
Tần suất tầm soát: nên thực hiện đo BMI và vòng eo ít nhất mỗi năm một lần trong các lần khám sức khỏe định kỳ.

Béo phì không chỉ đơn thuần là vấn đề thẩm mỹ mà còn là một tình trạng y khoa phức tạp, có liên quan đến nhiều yếu tố từ di truyền, nội tiết đến môi trường sống và thói quen sinh hoạt. Hiểu rõ các nguyên nhân giúp xây dựng chiến lược kiểm soát cân nặng hiệu quả, từ đó giảm nguy cơ mắc các bệnh lý chuyển hóa và cải thiện chất lượng cuộc sống.
Nếu bạn đang tìm kiếm giải pháp giảm cân, giảm béo, giảm mỡ an toàn, không xâm lấn, phù hợp với tình trạng cơ thể, hãy liên hệ MedFit. Với đội ngũ Bác sĩ đa chuyên khoa và chuyên gia dinh dưỡng cùng công nghệ đạt chuẩn FDA Hoa Kỳ, MedFit giúp khách hàng đạt được vóc dáng mong muốn một cách khoa học và bền vững. Đặt lịch ngay để được tư vấn chuyên sâu và bắt đầu hành trình thay đổi sức khỏe toàn diện.

Tài liệu tham khảo
- Khanna D, Welch BS, Rehman A. Pathophysiology of Obesity. [Updated 2022 Oct 20]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: Pathophysiology of Obesity – StatPearls – NCBI Bookshelf
- Quyết định số 2892/QĐ-BYT ngày 22 tháng 10 năm 2022 của Bộ trưởng Bộ Y tế về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị bệnh béo phì”
- Encyclopedia of Stress (Second Edition), 2007. Beta-Endorphin. [online] Available at: Beta-Endorphin – an overview | ScienceDirect Topics [Accessed 29 March 2025]












